|
Протезированию должно предшествовать необходимое хирургическое и консервативное лечение оставшихся зубов: • зубы с глубоким кариесом должны быть оценены на возможность сохранения пульпы; • удепульпированных зубов должны быть хорошо запломбированы корневые каналы с отсутствием изменений в периапикальных тканях; • необходимое пародонтологическое лечение должно предприниматься заранее или проводиться одновременно на этапах протезирования временными конструкциями; • ретинированные или непрорезавшиеся зубы, которые находятся в пространственной взаимосвязи со здоровыми опорными зубами, требуют ортодонтического лечения либо их необходимо удалить. К предварительному (подготовительному) лечению относят также и удаление зубных отложений. Многие исследователи указывают на то, что пародонтологическое лечение в сочетании с соблюдаемой пациентом гигиеной полости рта для жевательной системы более полезно, чем чисто технические услуги по зубопротезированию при отсутствии надлежащего ухода за полостью рта. Любое врачебное вмешательство при ортопедическом лечении закончится «полным крахом», если предварительно не будет проведен весь комплекс мероприятий по лечению патологии пародонта. Это всегда должен сознавать врач-стоматолог и не грешить на технические и технологические недостатки зубного протеза, когда спустя некоторое время опорные зубы приобретут патологическую подвижность. После проведения ортопедического лечения необходимо тщательно следить за гигиеной полости рта. Даже если пациент был очень хорошо инструктирован по правилам гигиены полости рта, то все же требуются контрольные осмотры и, в случае необходимости, рекомендации о направлении усилий. Для слабо мотивированных пациентов с плохой гигиеной полости рта, а также для пожилых пациентов необходимо осуществлять периодическое профессиональное снятие зубных отложений. Под базисами съемных протезов под действием жевательного давления происходит атрофия альвеолярного гребня. Между базисом протеза и слизистой оболочкой образуется зазор, что приводит к повышенной нагрузке на опорные зубы, к возможной расцементировке опорных коронок, перелому культей опорных зубов. Поэтому все пациенты с комбинированными протезами при концевых дефектах зубных рядов должны находиться под диспансерным наблюдением с контрольными осмотрами не реже двух раз в год. В связи с изложенным мы рекомендуем в плане лечения комбинированными протезами выделять 3 этапа: • подготовительный; • протетический; • реабилитационно-профилактический. На всех этапах ортопедического лечения самым важным моментом является сотрудничество врача и пациента. К сожалению, в кругу пациентов бытует неоправданное мнение о всемогуществе техники. Так, у некоторых пациентов сложилась точка зрения, что любое поражение зубов компенсируемо и что протез должен быть лучше, чем оригинал. Эта точка зрения принципиально неправильна. Врач не может гарантировать пациенту успех лечения, заключающийся в полной адаптации пациента к протезу. Доктор может гарантировать, что лечение пациента будет соответствовать новейшим достижениям науки и техники. Необходимо информировать пациента, что изготовление зубного протеза является не только технической, но и биологической проблемой и что для решения этой проблемы требуется тесное сотрудничество пациента и врача. Все представленные выше пункты необходимо принять во внимание при планировании ортопедического лечения и при его обсуждении с пациентом. Для врача-ортопеда при составлении плана лечения также важным является понимание некоторых вопросов: объем возможной реставрации утраченной формы и функции и особенно эстетические требования. Объем реставрации При восстановлении жевательной функции не всегда следует стремиться к восстановлению всех 28 зубов. Критерием оптимального функционирования жевательной системы в большей степени является не число имеющихся зубов, а число контактов зубов-антагонистов. Не каждый утраченный зуб должен быть замещен. Эта мысль не противоречит утверждению, что утрата зуба означает болезнь. Нерасчетливое комплектование зубного ряда может в отдельных случаях при большой утрате зубов быть также ошибочным, как и пренебрежение маленьким дефектом. Существует мнение современных голландских исследователей, что для жевательной функции достаточно 10 пар зубов-антагонистов — «теория укороченной дуги». Но при этом жевание должно осуществляться с двух сторон. Такие рекомендации связаны с тем, что на сегодня отсутствуют сведения, которые показывали бы, что укороченный зубной ряд с отсутствием моляров при прочей ненарушенной окклюзии вызывал бы миоартропатию. Предостережение: Понятие «укороченный зубной ряд» относится только к 10 парам естественных зубов-антагонистов. Если антагонистом укороченного зубного ряда является полный съемный протез, то для стабилизации полного съемного протеза необходимо полное протезирование зубов-антагонистов. При планировании ортопедического лечения можно оценивать исходную ситуацию, исходя из достаточности числа зубов для жевательной функции, а также с точки зрения возможности развития деформации зубных рядов, если оставить дефект зубного ряда непротезированным. Эстетические требования По эстетическим вопросам всегда необходимо учитывать пожелания пациентов. В большинстве случаев необходимо создавать эстетику только в видимых областях. Область видимости у разных пациентов значительно отличается. У одного она заканчивается первым премоляром, у другого — вторым моляром. Если предполагается, что кламмер съемного протеза будет располагаться в зоне видимости, то следует подумать о применении бескламмерных креплений, иначе некоторые пациенты могут отказаться от пользования зубным протезом. Все аттачмены являются более эстетичными по сравнению с кламмерными креплениями, тем не менее, существуют некоторые ситуации, при которых не все виды замковых фиксаторов будут способствовать созданию 100% эстетики. Так, некоторые штекерные фиксаторы на вестибулярной поверхности имеют отверстие для ключа, что затрудняет использование данного аттачмена в области передних зубов, особенно на верхней челюсти. Как альтернативу данному замковому креплению можно использовать оральные ригели или постараться расположить отверстие для ключа в межзубном промежутке. Применение аттачменов в большинстве случаев требует обязательного фрезерования опорных коронок для разгрузки конструкционного элемента, что может приводить к косметическим проблемам в случае расположения протеза на нижней челюсти (при широком открывании рта у людей небольшого роста становится заметной металлическая часть протеза). Исключение составляют полулабильные крепления, которые применяются без фрезерования. В случае включенных дефектов можно применить балочные конструкции. Они не только не требуют применения фрезерования, но и позволяют создавать высокоэстетичные протезы, так как постановку зубов в бюгельных протезах можно осуществлять на приточке без создания искусственной десны из базисной пластмассы. В том случае, если при включенном дефекте зубного ряда требуется применение жесткого замкового крепления, можно использовать телескопические коронки. Небольшой металлический ободок первичной коронки практически незаметен на нижней челюсти. Таким образом, признание за аттачменами определения «более эстетичных» в сравнении с кламмерами не всегда соответствует действительности. В косметическом плане с оральной стороны аттачмены чаще всего проигрывают кламмерным системам, представляя значительно большее по площади оголение металла. Выходом из данной ситуации является вариант планируемой кламмерной ретенции (рис. 66). В этом случае создаются бюгельные коронки со специально низко (вблизи десны) расположенной линией обзора таким образом, чтобы было возможно разместить ретенционную часть кламмера в невидимой зоне (рис.67). Кламмер типа Nally-Martinet в клинической ситуации, представленной на рисунке 68, обеспечивает более высокую эстетику, чем аттачмен.
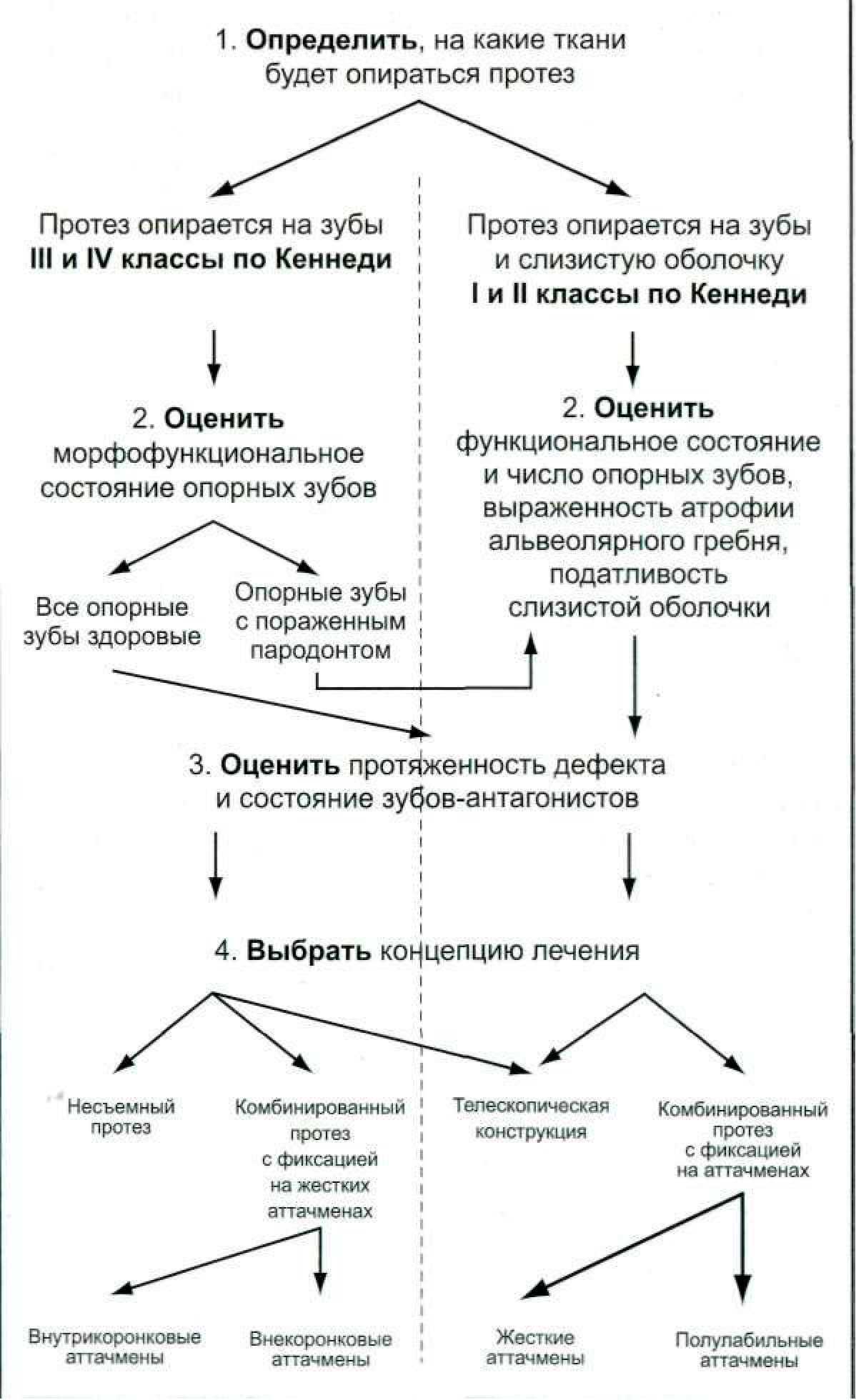
Обследование больных, а в дальнейшем и врачебная тактика при протезировании комбинированными протезами имеют некоторые особенности. Жалобы Обычно опрос начинают с анализа жалоб пациента. Следует уточнить, есть ли у пациента серьезные жалобы на: • зубы; • опорный аппарат зуба и слизистую оболочку рта (сухость рта, жжение); • мышцы и височно-нижнечелюстной сустав; • качество имеющихся зубных протезов. Перенесенные заболевания При опросе пациентов не следует забывать об общесоматических заболеваниях, которые достаточно часто встречаются в практике и могут оказать влияние на течение ортопедического лечения: • Диабет (возможные заболевания пародонта, сниженная функция очищения слюны, обилие патогенных микроорганизмов, нарушение функции заживления). • Сердечно-сосудистые заболевания (риск при проведении анестезии). • Болезни крови (нарушение свертывания крови). • Аллергия (невозможность применения определенных групп антибиотиков, анестетиков). Следует помнить, что в основном при изготовлении комбинированных протезов используются кобальто-хромовые сплавы и акриловые пластмассы, компоненты которых у этой категории больных могут быть причиной развития непереносимости зубных протезов. • Заболевания двигательного аппарата (нарушение функций височно-нижнечелюстного сустава). У пациентов женского пола необходимо спросить о наличии беременности и ее сроках. Целесообразно выяснить, какие и как часто лекарства принимает пациент. При наличии в этом перечне психотропных препаратов (транквилизаторов) необходимо особенно осторожно подходить к оценке прогноза эстетического эффекта протезирования. История настоящего заболевания Необходимо уточнить начало стоматологического заболевания и указать даты ранее проведенных лечебных мероприятий при: • заболеваниях полости рта; • хирургических вмешательствах; • травмах. Следует выяснить, проводилось ли ранее ортопедическое лечение и его давность. Особенно надо обратить внимание на эффективность проводившегося ортопедического лечения съемными протезами, нужно обсудить ожидания пациента от повторного лечения. Необходимо уточнить у пациента его привычные меры по гигиене полости рта (технические или обычные средства). Внешний осмотр При внешнем осмотре обращают внимание на: • конфигурацию лица (симметричность); • наличие шрамов (указывают все особенности, отличающие пациента от средней нормы); • выраженность носогубных складок; • линию смыкания губ (характер красной каймы); • обнажение зубов при улыбке (положение косметического центра); • цвет кожных покровов (синюшность, бледность, желтизна); • характер кожных покровов (гнойничковые высыпания, аллергические реакции); • максимальное открывание рта (средняя величина 4 см); • характер открывания рта (прямолинейное, наличие девиации, болезненности, шумов). Осмотр полости рта Осмотр полости рта начинают с обследования зубных рядов (ЗР), при этом обращают внимание на величину и топографию дефектов, наличие аномалий и деформаций. Если дефекты в зубных рядах уже были восстановлены, то оценивают соответствие имеющихся конструкций зубных протезов клиническим требованиям и их пригодность для сочетания с комбинированными протезами. Некачественные зубные протезы подлежат замене. Затем проводится обследование твердых тканей зубов (ТТЗ). Состояние клинической коронки (длина, пломбы, кариес), а также имеющиеся аномалии расположения (наклон, поворот, удлинение) являются важными параметрами для оценки статических данных зубов. Стертость поверхности, дает представление о функциональных и патологических нагрузках. И, наконец, форма и цвет зубов определяют эстетический уровень зубов при последующей реконструкции. Так как при подготовке к протезированию при частичной вторичной адентии оставшееся зубы очень часто имеют существенные повреждения (кариес, пломбы, коронки), диагностика различного состояния жизнеспособности пульпы имеет большое значение при планировании подготовки опорных зубов. В последнее время считается общепринятым использование живых зубов под цельнолитые и комбинированные ортопедические конструкции. Для оценки глубины препарирования и расстояния до пульповой камеры можно использовать специальные приборы (Приложение 6). Депульпирование опорных зубов под, например, металлокерамические зубные протезы проводится по показаниям: • наклон, поворот, удлинение зубов; • атипичное расположение пульповой камеры; • невозможность создать параллельность всех опорных зубов; • большая пульповая камера в молодом возрасте. Во всех остальных случаях опорные зубы не следует девитализировать. Однако следует подойти с большой ответственностью к оценке пульпы на жизнеспособность, так как, несмотря на все усилия, найти соотношение между гистологическим состоянием пульпы и соответствующим порогом раздражения не удалось практически ни для одного из существующих механических, термических или электрических тестов на чувствительность. В результате тест на чувствительность информирует лишь о наличии или отсутствии чувствительности пульпы к раздражению. Тем не менее, несмотря на ограниченные возможности, этот тест остается, как и прежде, единственным индикатором «жизнеспособности» пульпы зуба. Поэтому следует особо критично оценивать провокационные реакции с точки зрения их пригодности для прогнозирования долгосрочного сохранения жизнеспособности пульпы. Это справедливо, прежде всего, ввиду возможных травм при препарировании, тем более что в результате долгосрочных исследований была установлена 10%-ная утрата жизнеспособности зубов под коронками через 10 лет после их установ ки. Поэтому существуют рекомендации, чтобы все опорные зубы, пораженные глубоким кариесом, были депульпированы и проведена ревизия старых пломб на наличие вторичного кариеса. К традиционным методам диагностики для распознавания пародонтальных изменений (Пар) относятся осмотр, зондирование зубодесневых карманов и бифуркаций, а также измерение подвижности зубов. Вследствие чрезвычайно высокой статистики пародонтальных заболеваний (60-80% у взрослых) проведение такого подробного обследования становится совершенно необходимым. Ретракция десневого сосочка почти всегда указывает на воспалительную деструкцию пародонта, как и изменение цвета, отек слизистой оболочки. Реалистичную оценку уровня атрофии костной ткани и соответственно ценности зуба для протезирования дает только относительное измерение расстояния от эмалево-цементной границы до дна кармана, тогда как результат измерения от края десны до дна патологического кармана представляет собой исходный параметр для терапии кармана. Особенно большое значение в рамках подготовки челюсти к протезированию имеет зондирование бифуркаций, так как оно решающим образом определяет ценность зуба для протезирования и объем его предварительного лечения. Относительно несущественным является клиническое измерение подвижности зубов, так как ему не достает четкой патогенетической связи, а старые номенклатуры представляются нереалистичными, поскольку их метрические параметры не имеют объективного подтверждения. В данном случае такая сравнительно новая техника, как аппарат «Periotest», предоставляет возможность количественной оценки состояния пародонта (Приложение 5). Перкуссия опорного зуба является достаточно надежным средством диагностики состояния периодонта. Перкутируемый зуб при здоровом пародонте дает ясный, чистый звук. Если ткань опорного аппарата поражена, слышится глухой, неясный звук. Обычное определение индекса зубного налета дает лечащему врачу представление о гигиеническом состоянии обследуемого пациента. При составлении плана лечения обязательно следует учитывать состояние гигиены полости рта. Отсутствие гигиенических навыков или стойкой мотивации к правильному уходу за зубами и протезами является противопоказанием к использованию комбинированных протезов. Сохранение отдельно стоящего зуба или нескольких зубов (корней) на верхней или нижней челюсти в ежедневной практике превращается в насущную необходимость, когда клиническое обследование дает неблагоприятную картину состояния альвеолярного гребня и полости рта: • атрофия альвеолярного гребня; • очень плоское небо; • наличие выраженных, высоко прифепленных уздечек; • значительная атрофия бугра верхней челюсти; • высоко прикрепленное дно полости рта. Прогноз в отношении фиксации и стабилизации протеза в таких случаях становится в целом неутешителен. Единственная возможность — сохранить опорные зубы (корни), которые помогут создать функциональный в течение нескольких лет съемный зубной протез. Следует сохранять с помощью всех имеющихся в распоряжении средств наиболее важные с точки зрения статики опорные зубы (корни), особенно симметрично расположенные. При изготовлении комбинированных протезов с телескопической фиксацией сохранению подлежат зубы с атрофией даже на2/3 длины корня, если при этом их подвижность не более II степени. Подробный осмотр протезного ложа (ПЛ) (слизистой оболочки полости рта и беззубых участков челюстей) завершает клиническое обследование тканей. Большое значение здесь имеют высота и характер альвеолярных отростков (тип по Эльбрехту (Приложение 4), форма и степень атрофии). Большая атрофия альвеолярных отростков может явиться противопоказанием для использования некоторых видов замковых креплений (например, лабильных и полулабильных аттачменов, магнитных фиксаторов). Наличие тяжей слизистой оболочки следует учитывать при планировании ортопедического лечения покрывными протезами. В некоторых случаях перед ортопедическим лечением необходимо проводить пластику преддверия полости рта. Чрезмерная податливость слизистой оболочки может явиться противопоказанием для использования жестких замковых креплений. Важным этапом в установлении показаний к изготовлению комбинированных протезов является оценка прикуса (Пр), соотношения зубных рядов, высоты нижнего отдела лица и величины межальвеолярного расстояния. При снижении высоты нижнего отдела лица всегда необходимо помнить, что восстановление следует проводить на временных конструкциях с периодом адаптации к новым условиям не менее 2-3 недель. При небольшом межальвеолярном расстоянии могут возникнуть трудности с размещением замкового крепления, в этом случае возможно провести альвеолотомию. При нарушении конфигурации окклюзионной кривой в пользование метода дезоклюзии, или удаление зубов с пластикой альвеолярного гребня. В том случае, если зубы-антагонисты покрыты искусственными коронками или мостовидным протезом, следует оценить окклюзионную кривую, при нарушении которой ранее изготовленные ортопедические конструкции подлежат замене. Клинический функциональный анализ По данным различных исследователей, функциональным нарушениям подвержены от 60 до 80% всех пациентов. Поэтому перед началом ортопедического лечения следует выявить наличие возможных нарушений в зубочелюстной системе или те факторы, которые могут к ним привести. Клиническое обследование должно охватывать следующие системные области: • исследование характера свободных движений нижней челюсти; • статическое исследование окклюзии; • кинематическое исследование окклюзии; • обследование суставов; • обследование мышц. Исследование характера свободных движений нижней челюсти Оценивают характер открывания и закрывания рта на прямолинейность и равномерность движения (средняя величина максимального открывания рта 40 мм). Статическое исследование окклюзии • Оценивают смыкание зубов с точки зрения наличия стабильных контактов (без гипер- или дизокклюзии), распределение и количество пар антагонистов (местоположение беззубых участков, сохранность опорной зоны). • Оценивают контакты антагонистов относительно обеспечения по возможности осевого направления передачи усилий (количество и распределение контактных точек). Кинематическое исследование окклюзии Оценивают эксцентрические окклюзионные контакты при передних и боковых движениях нижней челюсти. Обследование суставов • Оценивают упругость связок височно-нижнечелюстного сустава на сжатие или растяжение. • Оценивают движения в суставе на шум, трение, треск и т.п. • Пальпация височно-нижнечелюстного сустава. Обследование мышц Проводят пальпацию жевательных (собственно жевательных, височных, медиальных крыловидных) мышц на наличие триггерных зон, изометрическую оценку латеральных крыловидных мышц. Рентгеновские обследования Заключительным этапом клинического обследования является полное рентгеновское исследование, которое распространяется на все доступные области стоматологической сферы, связанные с протезированием. По ортопантомограмме судят об атрофии костной ткани в области всех зубов верхней и нижней челюстей, о наклоне опорных зубов, о качестве пломбирования корневых каналов. По прицельной рентгенографии ориентируются в размерах и топографии пульповой камеры опорных зубов, в состоянии периапикальных тканей. Данные рентгеновского обследования помогают судить о допустимом объеме препарирования, определить показания к депульпации или сохранению пульпы зуба, выявить наличие воспалительных и дистрофических изменений. Основным методом диагностики патологии височно-нижнечелюстного сустава (ВНЧС) в настоящее время является рентгенологическое обследование. Однако при использовании обзорной рентгенографии и томографии ВНЧС можно увидеть только грубые костные нарушения (артрозные изменения суставных поверхностей), которые появляются при значительном прогрессировании начальной патологии. Современные методы медицинской визуализации — компьютерная томография (КТ) и магнитно-резонансная томографии (МРТ) позволяют диагностировать заболевания ВНЧС на ранних стадиях. Анализ моделей в артикуляторе Обязательным этапом обследования является анализ диагностических моделей для оценки вертикального расстояния между зубными рядами, высоты опорных зубов, плоскости окклюзии, топографии дефекта. Модели для анализа должны быть установлены в артикулятор в положении центральной или привычной окклюзии. При нарушении конфигурации окклюзионной кривой на моделях можно оценить, какие зубы после проведения пришлифовывания можно сохранить, а какие следует удалить. При планировании лечения комбинированными протезами следует проводить параллелометрию альвеолярного гребня и предполагаемых опорных зубов для определения пути введения протеза. Наличие альвеолярного гребня с резко выраженными поднутрениями может потребовать предварительной пластики альвеолярных отростков. Кроме этого в артикуляторе проводят функциональный анализ окклюзии. Анализ окклюзионных контактов в артикуляторе позволяет уточнить причины функциональных нарушений, которые не мог выявить клинический функциональный анализ. Однако для пациентов с частичной адентией при значительном сокращении количества зубов анализ окклюзии в артикуляторе в качестве вспомогательного средства функциональной диагностики можно использовать лишь в ограниченном объеме. Составление плана лечения После подробного обследования, результаты которого сводятся в одонтопародонтофамме, переходим к составлению плана ортопедического лечения: I. Подготовительный этап • Санация полости рта — удаление.зубов, лечение кариеса и его осложнений, снятие зубных отложений, пародонтологическая санация, обучение гигиене полости рта. • Хирургическая, ортодонтическая, эндодонтическая подготовка зубов и тканей протезного ложа. Депульпирование по показаниям опорных зубов, восстановление разрушенных коронковых частей с помощью анкерных штифтов, культевых вкладок, проведение гингивотомии, пластики альвеолярных отростков. II. Протетический этап• Выбор конструкции протеза, числа опорных зубов, вида бескламмерного крепления. Следует помнить, что при ортопедическом лечении больных с концевыми дефектами зубных рядов комбинированными протезами вне зависимости от вида бескламмерного крепления опорными коронками следует покрывать не менее двух зубов. Кроме этого при выравнивании окклюзионной плоскости покрытию коронками могут подлежать отшлифованные зубы. • Препарирование опорных зубов, выравнивание окклюзионных кривых, покрытие опорных зубов временными конструкциями, нормализация высоты нижнего отдела лица на временных съемных протезах. • Изготовление постоянных конструкций. Предостережение. Протезирование концевых дефектов зубных рядов, образовавшихся после недавнего удаления зубов, комбинированными протезами с жесткими замковыми креплениями следует проводить только после окончательного формирования альвеолярного отростка временными протезами не ранее чем через 2-3 месяца после удаления. Предостережение. Следует помнить, что при проведении ортопедического лечения пациентов со снижением высоты нижнего отдела лица нормализация высоты должна проводиться на временных конструкциях с контролем положения головок нижней челюсти в височно-нижнечелюстных суставах на томограммах. Для стабилизации нервно-мышечных рефлексов продолжительность адаптационного периода должна составлять не менее 3 недель. Переходить к постоянному протезированию можно только после полной адаптации. Предостережение. Если у пациента диагностировано заболевание ВНЧС, то постоянное протезирование можно проводить только после устранения болевого синдрома основного заболевания. III. Реабилитационно-профилактический этап. В договоре с пациентом на оказание ортопедической помощи с применением съемных зубных протезов с бескламмерной системой фиксации целесообразно указать на обязательность профилактических осмотров не реже 2 раз в год и неукоснительное соблюдение рекомендаций по гигиеническому уходу за полостью рта и протеза ми. АЛГОРИТМ ВЫБОРА БЕСКЛАММЕРНОГО КРЕПЛЕНИЯ При выборе типа аттачмена и составлении плана лечения следует учитывать некоторые факторы. Размер замкового крепления Выбор размера замкового крепления, его внутри- или внекоронковое расположения зависят от высоты коронок опорных зубов, топографии пульповой камеры, расстояния между слизистой оболочкой альвеолярного гребня и зубами антагонистами. По возможности следует отдавать предпочтение интракоронарным креплениям. Локализация дефекта зубного ряда Локализация дефекта зубного ряда (на верхней или нижней челюсти) определяет выбор замкового крепления с удерживающей функцией. На верхней челюсти следует применять аттачмены, обеспечивающие надежную ретенцию, так как на протез действует дополнительная сила тяжести. Лучше использовать штекерно-поворотные фиксаторы. Топография дефекта При выборе конструкции комбинированного протеза, а также типа аттачмена следует оценить топографию имеющихся дефектов зубных рядов. Анализ начинают, классифицируя дефекты зубных рядов с использованием систематизации по Кеннеди (Kennedy E., 1942) (Приложение 2) (рис.69) или Керберу (Korber E., 1987) (Приложение 3).
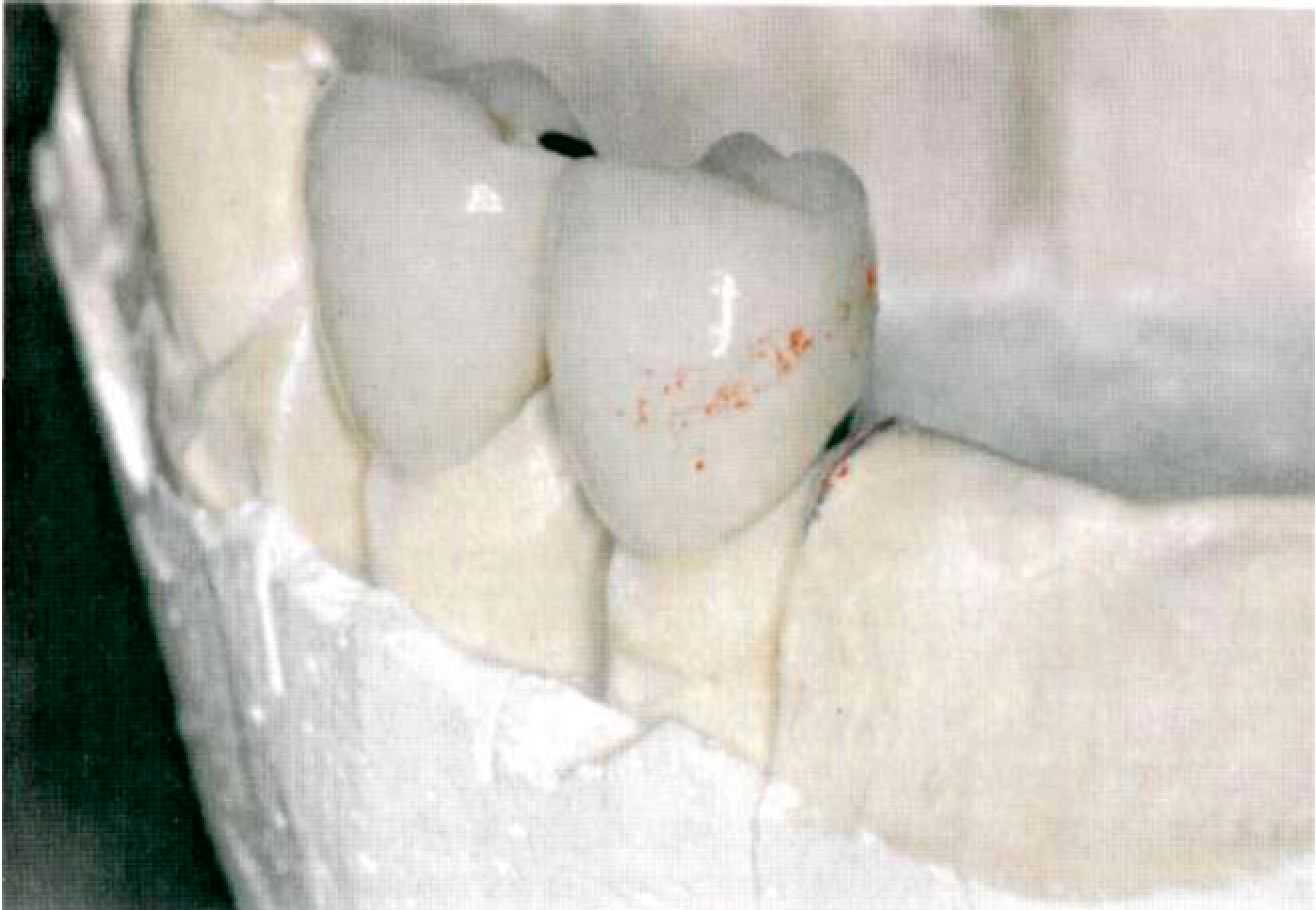
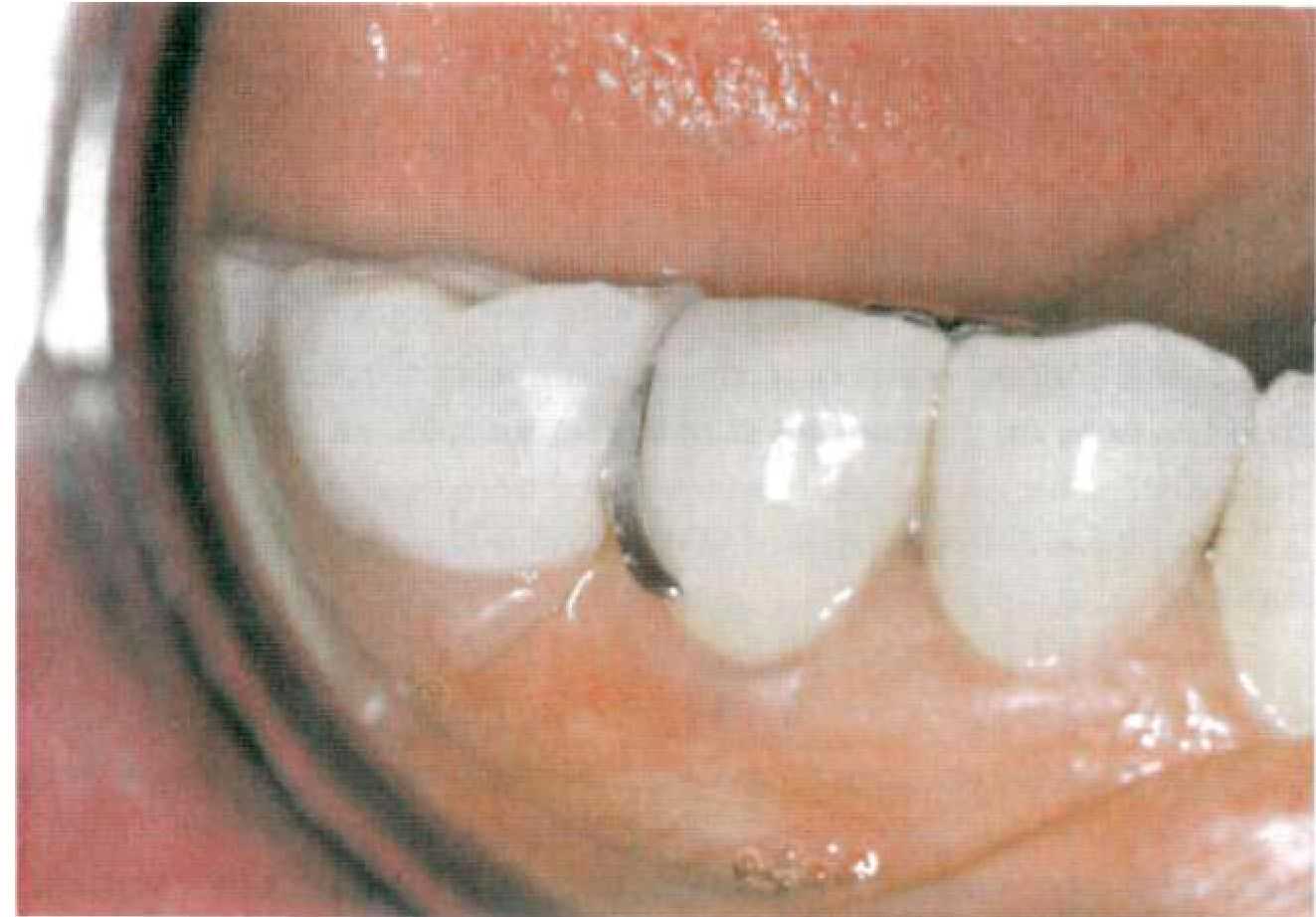
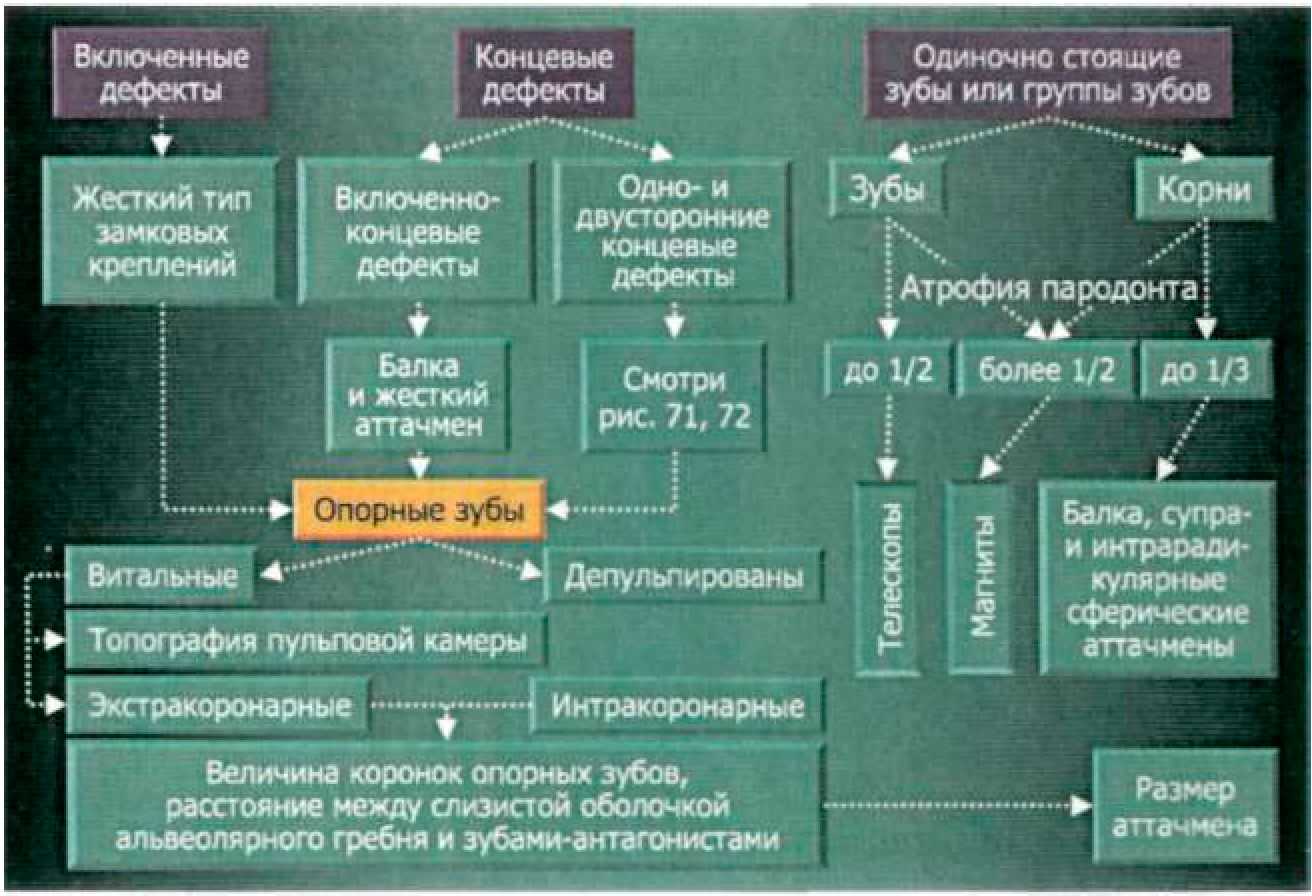
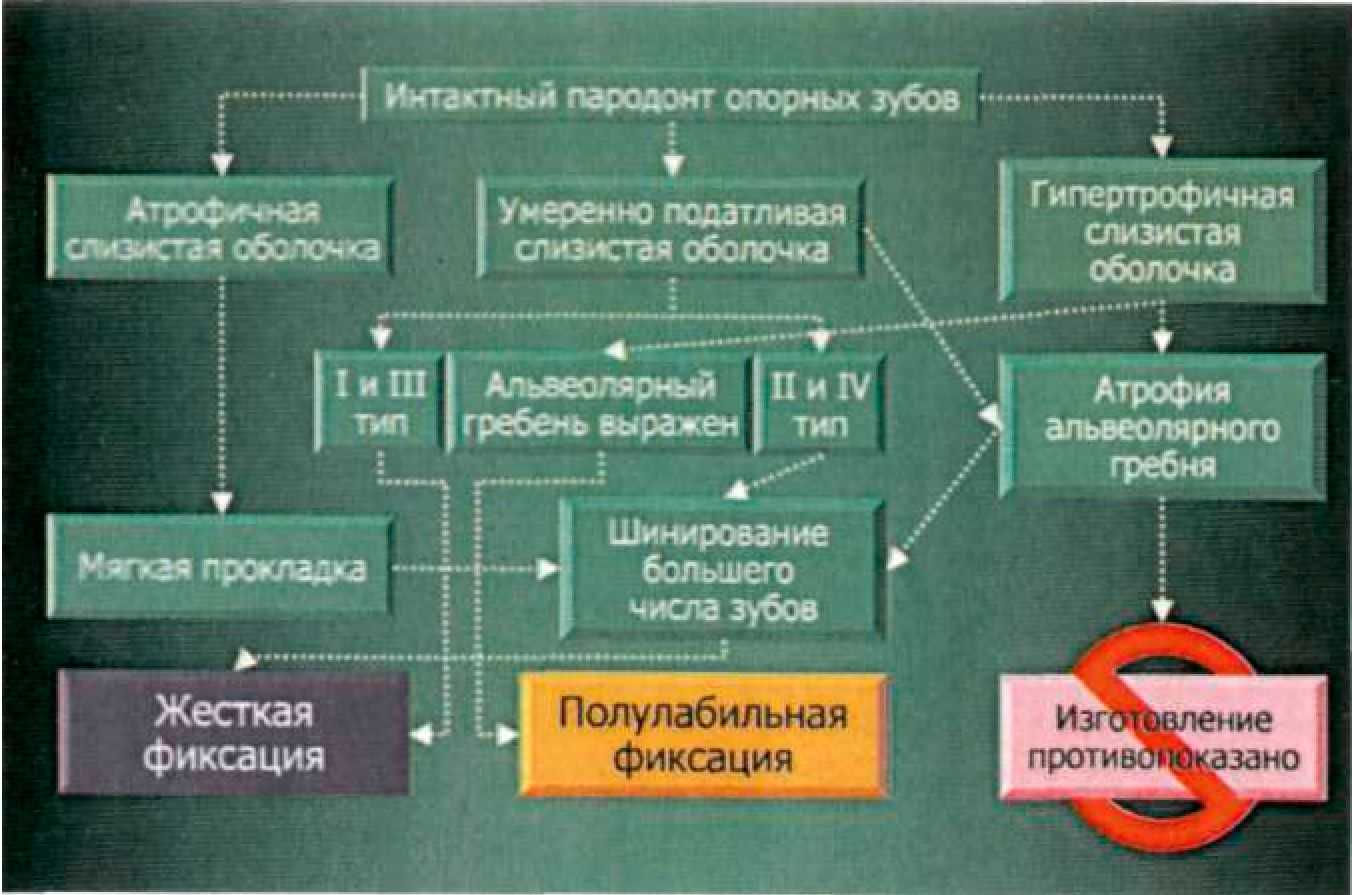
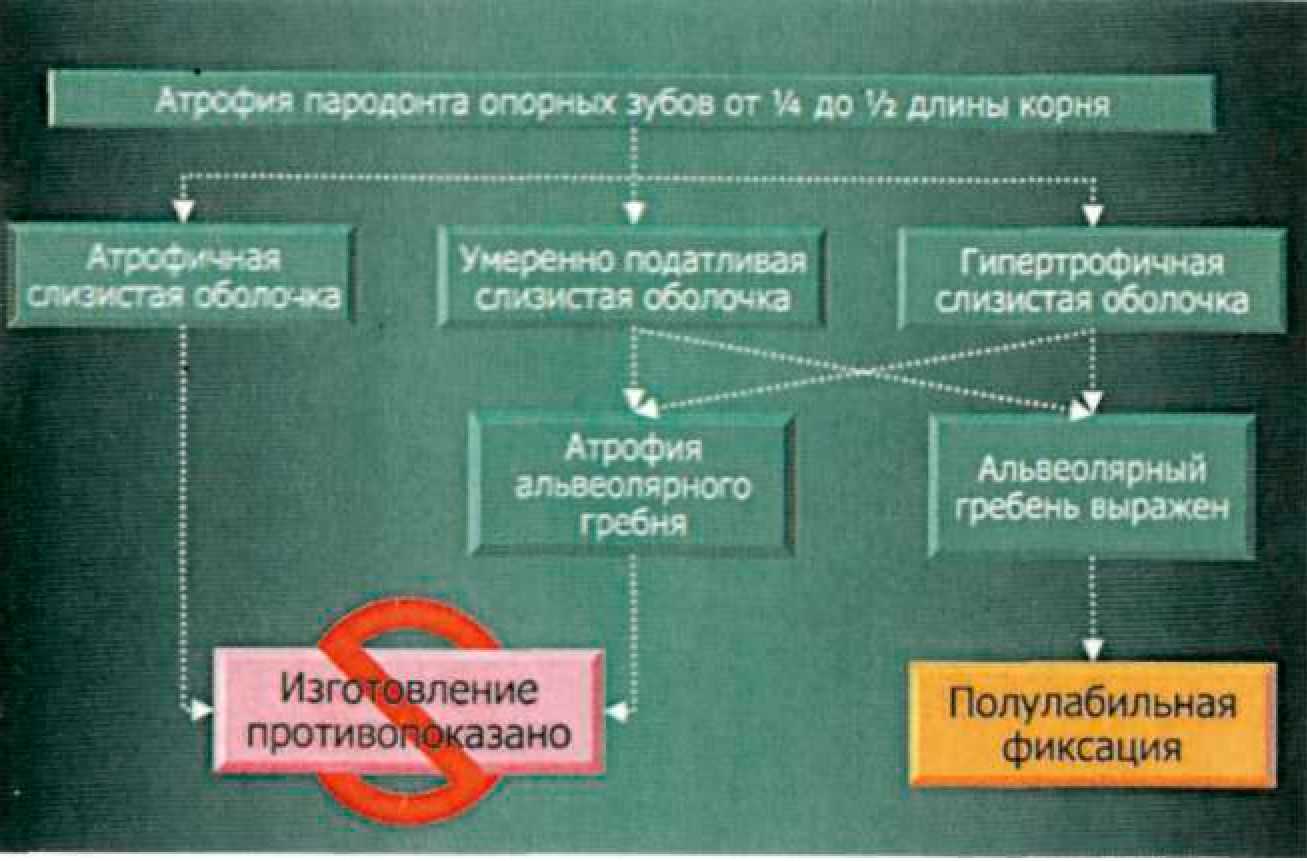
При включенных дефектах зубных рядов в большинстве случаев используются различные виды жестких замковых креплений. Как указывалось выше, при концевых дефектах зубных рядов не существует единой концепции по применению бескламмерных фиксаторов. В связи с этим на кафедре Госпитальной ортопедической стоматологии МГМСУ проведен комплекс экспериментальных и клинико-лабораторных исследований для изучения распределения жевательного давления между пародонтом опорных зубов и слизистой оболочкой протезного ложа при концевых дефектах зубных рядов в зависимости от вида замкового крепления (Приложение 7). Результаты наших лабораторных исследований, а также практический опыт легли в основу разработанных нами рекомендаций по применению комбинированных протезов при концевых дефектах зубных рядов. При концевых дефектах зубных рядов жесткое замковое крепление показано в том случае, когда в большей степени можно нагрузить опорные зубы: • при интактном пародонте опорных зубов; • при умеренно податливой или атрофичной слизистой оболочке; • При I—III степени атрофии альвеолярного гребня; I, III и IV типах по Эльбрехту. При гипертрофичной слизистой оболочке или атрофии альвеолярного гребня при использовании жестких замковых креплений следует увеличивать число опорных зубов. Жесткое замковое крепление противопоказано: • при сочетании гипертрофичной слизистой оболочки с атрофией альвеолярного гребня II типа Эльбрехту. Полулабильное замковое крепление можно использовать при условии хорошо выраженного альвеолярного гребня, атрофии пародонта опорных зубов до 1/2 длины корня, в том случае если пациент отказывается пользоваться съемным протезом обычной конструкции или невозможно провести имплантацию. Состояние опорного аппарата зуба Жесткие замковые крепления можно использовать только на зубах с интактным пародонтом. Податливость слизистой оболочки протезного ложа При податливой слизистой оболочке протезного ложа следует использовать полулабильные замковые крепления или увеличивать количество опорных зубов при использовании жестких креплений. Тип и степень атрофии альвеолярного гребня В том случае, если альвеолярный гребень не может нести на себе жевательную нагрузку следует использовать жесткие замковые крепления. Для выбора аттачмена в зависимости от конкретной клинической ситуации предлагаем следующий алгоритм (рис.70). Последовательность действий по этому алгоритму выглядит следующим образом: сначала определяют топографию дефекта. В зависимости от этого выбирают тип замкового крепления (при включенных дефектах это всегда жесткий аттачмен). При концевых дефектах тип замкового крепления зависит от дополнительных факторов (рис. 71, 72). Далее в зависимости от топографии пульповой камеры выбирают, будет ли аттачмен интра- или экстракоронарным. На последнем этапе определяют размер замкового крепления.
|
СОСТАВЛЕНИЕ ПЛАНА ОРТОПЕДИЧЕСКОГО ЛЕЧЕНИЯ ПРИ ПРИМЕНЕНИИ ЗУБНЫХ ПРОТЕЗОВ С ЗАМКОВЫМИ И ТЕЛЕСКОПИЧЕСКИМИ ФИКСАТОРАМИ
| СОСТАВЛЕНИЕ ПЛАНА ОРТОПЕДИЧЕСКОГО ЛЕЧЕНИЯ ПРИ ПРИМЕНЕНИИ ЗУБНЫХ ПРОТЕЗОВ С ЗАМКОВЫМИ И ТЕЛЕСКОПИЧЕСКИМИ ФИКСАТОРАМИ ПЛАНИРОВАНИЕ ОРТОПЕДИЧЕСКОГО ЛЕЧЕНИЯ Общая беседаПри первой встрече врача и пациента следует подробно обсудить представления пациента об объеме лечебных процедур и эстетических пожеланиях. Это помогает избежать неправильной оценки ожидаемых пациентом результатов лечения и получить первые исходные данные о личности пациента и готовности к совместным действиям. В последние десятилетия решающее значение стали иметь пожелания пациента. Однако врач в беседе с пациентом о показаниях должен занять центральную позицию. Зубной протез целесообразно изготавливать только тогда, когда пациент настроен на ортопедическое лечение и когда врач-стоматолог считает, что изготовление данной (желаемой) конструкции показано этому пациенту. Если пациент настроен на определенную конструкцию зубного протеза, которую врач считает нерациональной, то нет показаний для такого вида протезирования. Если врач считает необходимой конструкцию зубного протеза, которую не одобряет пациент, то такой протез не следует изготавливать. Эти мысли делают необходимым еще раз кратко пояснить роли пациента и врача. Пациент должен быть информирован врачом в такой степени, чтобы самостоятельно участвовать в принятии совместного решения. Он должен быть информирован о том, какие имеются альтернативные решения, каковы достоинства и недостатки каждого из предложенных вариантов, какие имеются основания для успеха и какой риск осложнений. Если имеются различные, предполагающие одинаковый успех виды протезов, то врач-стоматолог должен предусмотреть тот, который в эксплуатационном плане является наиболее целесообразным, то есть долговечным и с возможностью модификации (добавление искусственных зубов после удаления без полной переделки протеза). Обсуждение финансового вопроса при первой встрече помогает врачу спланировать возможный объем вмешательства, включающий терапевтическую, хирургическую, пародонтологическую подготовку и непосредственно ортопедическое лечение. Необходимо информировать пациента не только о затратах на протезирование, но также о возможных затратах на санацию полости рта, без которой не должно осуществляться ортопедическое лечение. |