В начальной стадии заболевания и при атрофии костной ткани I степени допустимо применение шин-протезов в отдельных функционально ориентированных группах зубов. Количество опорных элементов шины должно быть таким, чтобы равномерно перераспределять давление, передающееся с промежуточной части шины-протеза.
При атрофии И — III степени иммобилизация отдельных групп зубов неэффективна. Только включение в единый блок всех оставшихся зубов позволяет равномерно перераспределить жевательное давление, падающее непосредственно на оставшиеся зубы и передающееся с тела протеза. В конструкциях шин-протезов должно быть предусмотрено нивелирование всех факторов, ведущих к перегрузке опорных зубов.
Регулировать передачу жевательного давления с промежуточной части шины-протеза можно путем увеличения числа опорных зубов, выравнивая углы наклона коронковой части опорных зубов, меняя конструктивные особенности кламмеров и увеличивая базис протеза. Нивелировка функциональных возможностей между зубными рядами верхней и нижней челюстей может быть достигнута путем обоснованного применения съемных и несъемных шин-протезов. При выборе конструкций шин следует исходить из функциональной ценности каждого зуба и функциональных соотношений зубных рядов верхней и нижней челюстей в целом и на отдельных участках функционально ориентированных групп зубов, которые сложатся после протезирования и иммобилизации. Это положение диктуется тем, что в процессе откусывания и разжевывания пищи давление одновременно передается на опорные зубы верхней и нижней челюстей. Естественно, там, где меньше площадь опоры, на которую передается это давление, удельное давление на ткани пародонта будет большим и шина не окажет должного лечебного эффекта. Ее применение не позволит в достаточной мере снять патологическую подвижность зуба.
Задачами ортопедического лечения генерализованной формы пародонтита, осложненного частичной адентией, являются: 1) объединение в единый блок и проведение иммобилизации всех зубов каждой челюсти; 2) равномерное распределение всех компонентов жевательного давления на пародонт оставшихся зубов; 3) недопущение дополнительной нагрузки на пародонт зубов, особенно граничащих с дефектом, с седловидной части шиныпротеза; 4) восстановление функции жевания во всех функционально ориентированных группах зубов.
Топография и величина дефекта зубных рядов, состояния пародонта зубов, граничащих с дефектом, и всех оставшихся зубов определяют вид иммобилизации и конструкции шины.
Дефекты зубного ряда следует различать, как и при вторичной адентии, в соответствии с классификацией Кенеди.
Рекомендации по уравновешиванию «силовых соотношений» при пародонтите во многих клинических ситуациях невыполнимы, так как на нижней и верхней челюстях неодинаковые функциональные возможности зубных рядов вследствие разной степени процесса и различной количественной потери зубов. При выборе шинирующих аппаратов следует исходить из решения задачи по снятию повышенной подвижности каждого зуба и зубов в функционально ориентированных группах с равномерным перераспределением давления на каждой челюсти отдельно.
Желательно при пародонтите, осложненном адентией, придерживаться правила исключения подклассов по классификации Кенеди, применяя несъемные виды шин. Вторым вариантом решения плана лечения является съемный шинирующий протез.
Несъемные мостовидные протезы, обеспечивающие иммобилизацию, применяют при ослаблении зубного ряда, значительном поражении коронок зубов кариесом или некариозном поражении (клиновидные дефекты), небольших размерах коронок зубов и плохой выраженности их экватора. Отсутствие экватора и малый вертикальный размер зубов являются противопоказанием к изготовлению бюгельного шинирующего протеза, так как его фиксация будет ненадежна, а плечи кламмеров будут травмировать десневой край. В этих случаях шина-протез принесет больше вреда, чем пользы, и усугубит течение процесса.
Ортопедическое лечение пародонтита, осложненного частичной адентией без дистальной опоры, является наиболее сложным в выборе метода шинирования и конструктивных особенностей шин. Седловидная часть протеза, не имеющая двусторонней опоры, должна быть расценена как консоль, которая тем больше нагружает опорные зубы, чем податливее слизистая оболочка протезного ложа, чем длиннее плечо этой консоли и чем меньше атрофия зубов-антагонистов, подключаемых к функции после наложения шины-протеза.
Наличие дефекта зубного ряда без дистальной опоры заставляет включать в шину между кламмером и седловидной частью амортизатор жевательного давления (см. рис. 171). Назначение такого амортизатора — снять вертикальные, горизонтальные и опрокидывающие компоненты жевательного давления, передающиеся с седловидной части протеза на опорные зубы.
Весьма эффективным амортизатором является соединение шинирующих кламмеров с седловидной частью протеза при помощи рессорного ответвления. В данных конструкциях при нагружении искусственных зубов значительная часть вертикального давления передается на слизистую оболочку и меньшая часть — на опорные зубы в области соединения рессорного ответвления с многозвеньевым кламмером. Под влиянием сил, действующих под углом, давление перераспределяется между слизистой оболочкой, находящейся под седловидной частью, и через бюгель передается на пародонт зубов с противоположной стороны и в незначительной степени — через рессору на другие зубы. Таким образом, зубы, граничащие с дефектом, не получают дополнительные нагрузки при давлении седловидной части протеза. Чем длиннее рессорное ответвление, тем значительнее величина амортизирующего момента в этой конструкции и тем больше нагружается слизистая оболочка протезного ложа.
Все сохранившиеся зубы должны быть иммобилизированы, однако объединение всей группы передних зубов любым видом шины не позволяет устранить подвижность объединенных зубов при откусывании пищи.
Характер и степень смещения всей системы и отдельных участков ее определяются следующими моментами: 1) зубы расположены по сегменту окружности и центр крайних зубов отстоит орально от центральных резцов; 2) сила, действующая по центру дуги с вестибулярной стороны, ведет к прогибу системы; 3) сила, действующая с язычной стороны по центру дуги, смещает всю систему кпереди. Чем больше степень резорбции, тем больше смещение этих зубов кпереди и больше степень деформации тканей пародонта. Изучение влияния различных по величине и напряжению нагрузок на характер деформаций тканей пародонта свидетельствует о том, что при деструкции пародонта на `/
объединение только группы передних зубов не позволяет добиться стойкого лечебного эффекта. Чтобы снять эти деформации у всей передней группы зубов, необходимо применить та
кую систему, которая перераспределяет давление на группы жевательных зубов или ткани протезного ложа.
При сохранности передней группы зубов верхней челюсти и при частичном сохранении жевательных зубов, имеющих подвижность в переднезаднем направлении, показано применение различных небных стабилизирующих пластинок (рис. 174). Эти плаI стинки способствуют уменьшению смещения шинирующих зубов I кпереди. При резорбции наполовину и более у передних зубов нижней челюсти показаны ихдепульпирование, удаление коронковой части и применение цельнолитой каппы на культи зубов или системы штампованных спаянных колпачков — система Румпеля.
Эта система служит опорой для обычного съемного протеза. Применение телескопической системы не обязательно.
При потере всех жевательных зубов на верхней челюсти конструктивные особенности шины зависят от выраженности альвеолярных бугров и высоты свода твердого неба.
Различают следующие типы челюстей при концевых дефектах зубных рядов (рис. 175): 1) высокий свод неба и хорошо выраженные бугры; 2) высокий свод неба и плохо выраженные бугры; 3) плоский свод неба и хорошо выраженные бугры; 4) плос` кий свод неба и плохо выраженные бугры.
При хорошо выраженных буграх и альвеолярных отростках верхней челюсти показан съемный шинирующий бюгельный ♦ протез с многозвеньевым кламмером, перекрывающим режущие края зубов, и вестибулярными отростками (возможно предварительное шинирование интердентальной шиной). Соединение шинирующего кламмера с базисом лабильно. В процессе изготовления этого вида шины определение общей экваторной линии проводится с учетом наклона задней стенки бугра верхней челюсти при наклоне модели кпереди и пути наложения шины сзади. В противном случае стабилизирующие участки бугров челюсти не будут использованы.
При высоком своде неба и плохо выраженных буграх верхней
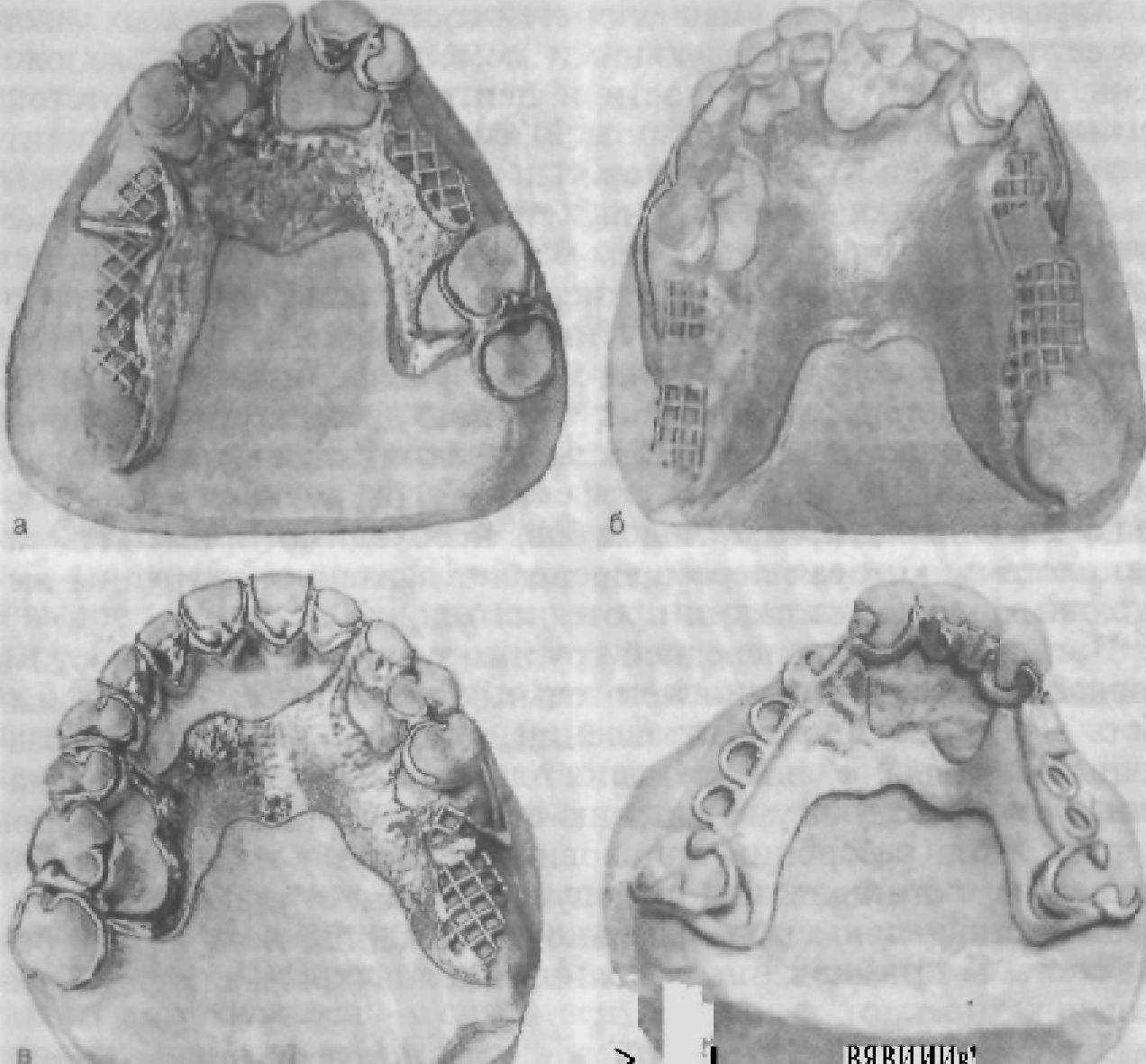
Рис. 174. Системы иммобилизирующих аппаратов, применяемых при пародонтите, осложненном отсутствием зубов.
челюсти применяют съемный шинирующий протез, базис которого расположен в области передней трети твердого неба.
Плоский свод неба и плохо выраженные бугры верхней челюсти являются показанием к использованию съемного протеза с шинирующим кламмером и границами базиса до линии А.
В качестве шинирующих элементов возможно применение цельнолитых или спаянных коронок, многозвеньевого кламмера с вестибулярными отростками, системы кламмеров Роуча.
Экспериментальными исследованиями установлено, что применение шинирующих аппаратов типа шин Эльбрехта с вестибулярными отростками снижает деформацию пораженных тканей на 30 %, применение шин нашей конструкции с системой кламмеров Роуча — на 44 %, ас замкнутой системой (вестибулооральный кламмер) — на 54 %. Укорочение экстраальвеолярной части и применение спаянных капп снижает деформацию тканей также на 54 % (рис. 176).
£Рис. 175. Типы верхней челюсти при концевыхдефектах зубных рядов в зависимости от выраженности бугров и глубины свода твердого неба (а) и типы атрофии альвеолярной части нижней челюсти (б).
Введение в конструкцию небной литой пластинки, названной стабилизирующей, позволяет дополнительно снизить деформацию в шинированной группе передних зубов в 1,4 раза. Механизм снижения деформации заключается в следующем: при нагружении и смещении передних зубов они увлекают за собой весь лечебный аппарат, что и позволяет сдержать это смещение за счет распределения давления на ткани твердого неба (см. рис. 174).
С целью выработки единого подхода к обоснованию врачебной тактики предлагаем рекомендации для ориентировки при диагностировании у больных развившейся стадии генерализованного пародонтита (поражение пародонта II и III степени). Естественно, они не могут считаться догматическими и требуют, как и в любых клинических ситуациях, индивидуализации врачебного подхода к выбору метода лечения (табл. 8).
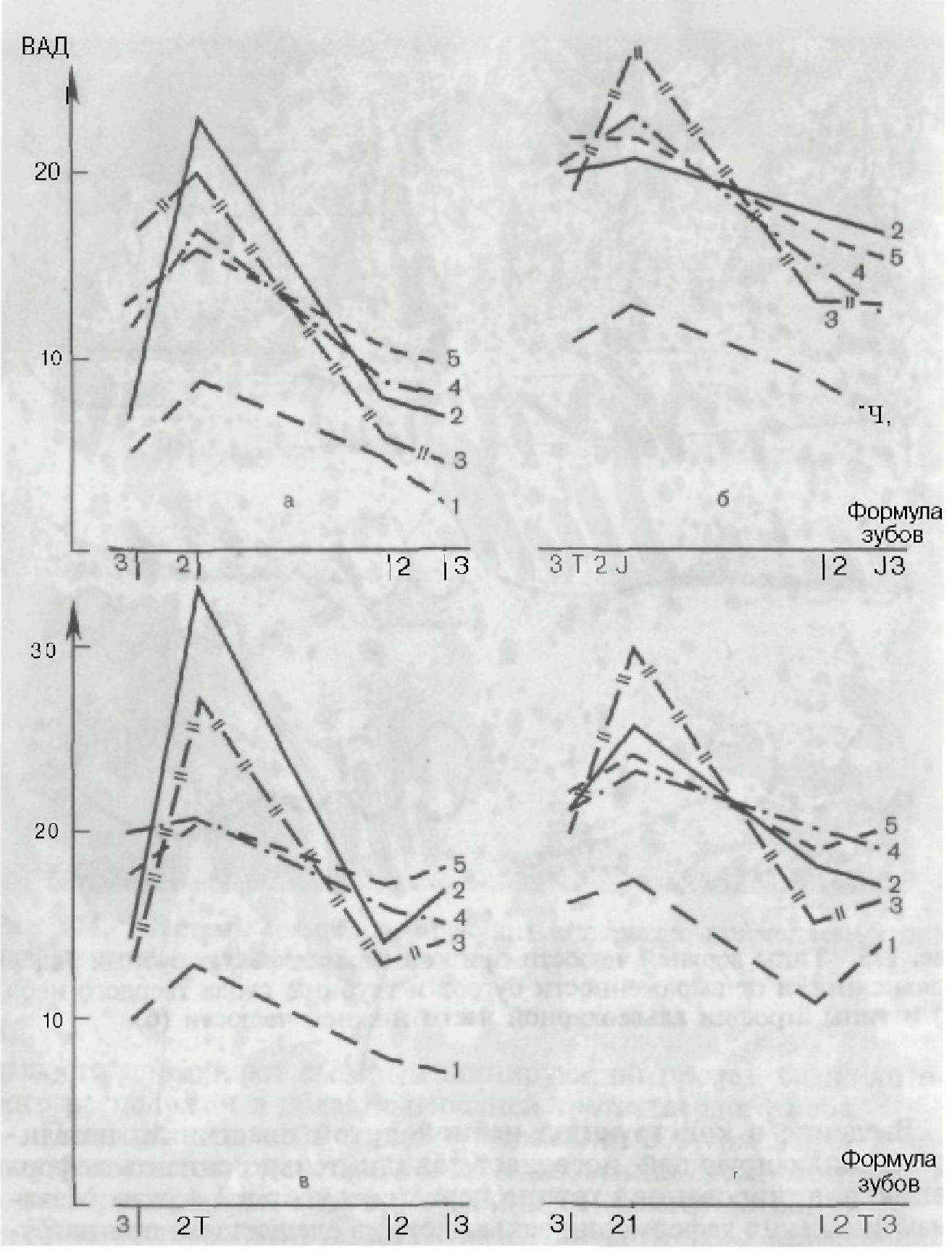
Рис. 176. Величина распределительной деформации в альвеолах экспериментальной модели нижней челюсти при нагружении 2 силой 4 кг (С.Н.Гаража).
1ЗД — величина абсолютной деформации; а — угол нагружения 45°, уровень смоделированной деструкции !Д; б - 90°; в - 45°, `Д; г - 90°, `/
; 1 - цельнолитой мостовидный протез; 2 — каркас лечебного аппарата с вестибулярными когтевидными отростками; 3 — каркас лечебного аппарата с Т-образными кламмерами Роуча на расщепленной якорной части; 4 — каркас лечебного аппарата с Т-образными кламмерами Роуча, отходящими от вестибулярной дуги; 5 — шина из литых колпачков и штанги (система Румпеля).
.
Эффективность лечения определяют по выраженности клинических симптомов и по данным дополнительных методов исследования. Все больные с заболеваниями пародонта находятся на постоянном диспансерном учете с периодичностью системного обследования не реже одного раза в полугодие. В случаях развития любой степени субъективных симптомов больной обязан явиться к лечащему врачу на консультацию.
При активном диспансерном наблюдении обязательными методами обследования являются: 1) выявление стадии воспаления по пробе Шиллера—Писарева; 2) оценка индекса гигиены; 3) оценка степени подвижности зубов; 4) метод зондирования десневых карманов и обязательное заполнение одонтопародонтограммы. Оценка стабилизации проводится в процессе сопоставления данных на день диспансерного обследования с данными на период начала лечения. Проводится оценка общего состояния зубных рядов и уровня стабилизации процесса по индексу
поражения пародонта (В. Н. Копейкин). Для этого необходимо показатель ИПП надень наблюдения разделить на показатель ИПП на день начала наблюдения. Стабилизация процесса характеризуется единицей и более высокими цифрами (это свидетельствует о прекращении резорбции, сохранении или уменьшении уровня глубины десневого кармана, уменьшении подвижности зубов). К положительным результатам следует отнести случаи при уровне стабилизации до 0,9—0,8, а к отсутствию эффекта лечения — показатели ниже этих цифр.
Сумма показателей резорбции у каждого зуба Общее количество зубов на челюсти.
где 1 — отсутствие резорбции; 0,75 — резорбция равна /4 длины стенки альвеолы; 0,5 — `/,; 0,25 —
/
длины.
Доказательным показателем эффективности лечения являются данные реопародонтографии: нормализация таких показателей как время восходящей части РПГ, реографического индекса, показателя тонуса сосудов. К положительному эффекту лечения на сегодняшний день следует отнести и приближение к норме параметров, характеризующих отток венозной крови. Параметры венозного кровообращения не восстанавливаются полностью, что свидетельствует о более значительных изменениях в емкостной (венулярной) системе пародонта. Эти изменения сохраняют условия затрудненного оттока от органа (зубочелюстного сегмента) и создают основу развития обострения процесса.
Терапевтическое воздействие шинирующего аппарата представлено на рис. 177 реографическими исследованиями на этапах диспансерного наблюдения после проведенного ортопедического лечения — иммобилизации пораженных зубов с помощью съемного шинирующего аппарата.