Такой подход к диагностике поражения при частичном разрушении твердых тканей даже в случае гибели сосудистонервного пучка (депульпированные зубы) обеспечивает неполный диагноз, так как не учитывает особенности функционирования пораженного органа. Необходимо напомнить и один из последних этапов диагностического процесса: установление прогноза заболевания при условии его лечения, а также выбор метода лечения с учетом и без учета топографоанатомических и функциональных особенностей органной патологии. В таких ситуациях одной из основных врачебных ошибок является недоучет функциональной нагрузки на пораженный орган (как на оставшиеся твердые ткани зуба, так и на пломбировочных материал). С этих позиций считаем необходимым рассмотреть следующие положения.
Чем же руководствоваться при оценке поражения при заболеваниях твердых тканей зуба?.
В первую очередь, как мы упоминали ранее, оценка степени поражения должна быть проведена только после иссечения всех размягченных тканей, нависающих краев эмали и формирования полости в соответствии с закономерностями распределения жевательного давления, падающего на оставшиеся ткани и пломбировочный материал, а также взаимодействия стенхи зуба — пломба (вкладка).
Основы формирования полостей I и II классов по Бдоку. Т. Христов и Б. Боянов (1962) приводят следующие данные о характере распределения давления (рис. 8—10).
Впервые в. практике стоматологии критерий оценки разрушения зубов при полостях типа О, ОМ, ОД, МОД и, что очень важно для ортопеда-стоматолога, при пломбах уже леченных зубов разработаны В. Ю. Миликевичем (1984). Он предложил вычислять индекс разрушения окклюзнонной поверхности зубов (ИРОПЗ). Приняв за единицу всю площадь плоскости окклюзнонной поверхности, определяют по отношению к ней площадь поверхности полости или пломбы (рис. 11). Для определения степени разрушения пользуются стандартной прозрачной пластинкой с миллиметровой сеткой, которую прикладывают к окклюзнонной поверхности зуба и вычисляют площадь как поверхности, так и полости. В. Ю. Миликевич показал, что после лечения
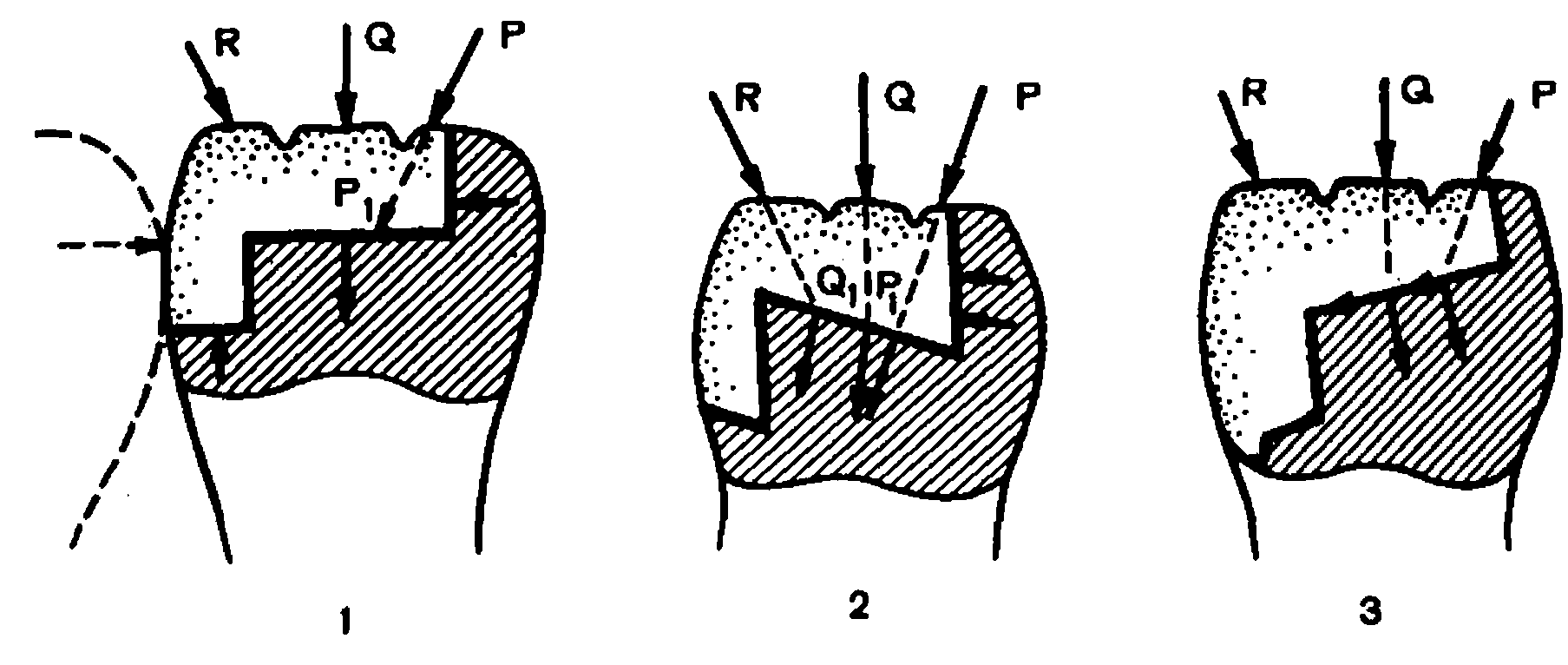
Рис. 8. Закономерность действия сил жевательного давления на ткани.
зуба и пломбировочный материал.
1, 2 — правильное; 3 — неправильное оформление полости; R, Q, Р —.
направление сил.
Рис. 9. Изменение параллелограммы сил жевательного давления в зависимости от оси наклона зуба.
а — зуб расположен вертикально; б — зуб имеет наклон; R, Q, Р — направление сил.
пломбированием жевательных зубов отколы и расколы коронок зубов встречаются с постоянной закономерностью при ИРОПЗ, равным или большем 0,55—0,6 (т. е. при разрушении поверхности более чем на 55%).
Следовательно, определение степени разрушения окклюзионной поверхности зуба является не только диагностическим тестом, но и определяющим моментом при выборе метода лечения (пломба, вкладка и ее конструктивные особенности, искусственная коронка) с целью профилактики дальнейшего разрушения коронок и удаления зубов. По данным В. Ю. Миликевича, при ИРОПЗ более 0,6 после пломбирования кариозных полостей показано применение искусственных коронок, а при ИРОПЗ более 0,8 необходимо применять штифтовые культевые конструкции по Копейкину.
Патология твердых тканей зубов не ограничивается их разрушением в смысле дефекта (кариес, клиновидный де-
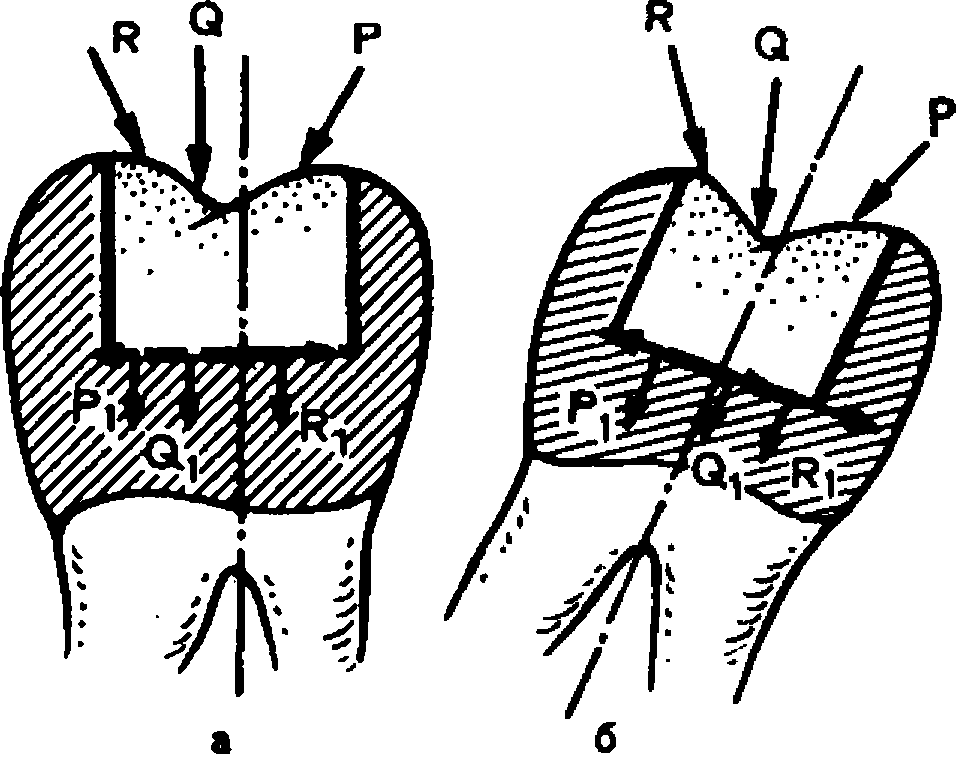

Рис. 10. Степени разрушении коронковой части зуба.
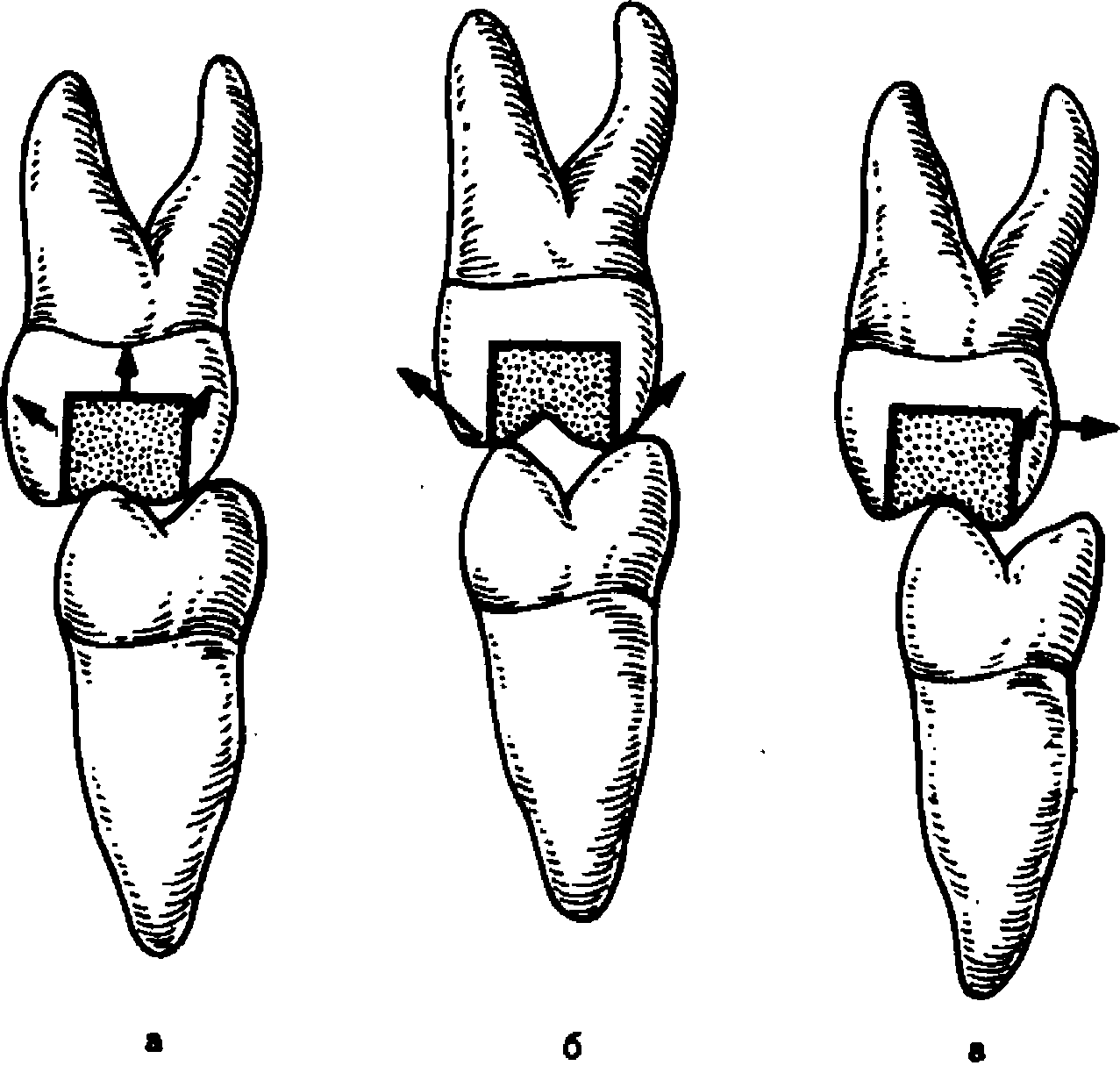
Рис. 11. Схема влияния окклюзионных сил на ткани коронки зуба, обусловливающих раскол коронки леченного пломбой (акладкой), в момент центральной (а) и боковых (б, в) окклюзий. Стрелками указано направление действии сил давления.
фект, гипоплазия различной этиологии). Стираемость твердых ткдней — не менее редкое заболевание, но часто при диагностике поражений (заболеваний) зубочелюстной системы не учитывается, так как в большинстве случаев связывается с возрастом и трактуется врачом как результат возрастных изменений.
При установлении диагноза необходимо уточнить вид патологической сгораемости (вертикальная, горизонтальная, смешанная) и распространенность процесса (локализованная или генерализованная форма). Учитывая, что при патологической стираемости, так же как при глубоком кариесе и других поражениях, происходят изменения в пульпе и перйодонте, необходимо проводить электроодонтодиагностику и рентгенографию. В ряде случаев электровозбудимость снижается до 20—40 мкА (что указывает на хроничсский воспалительный процесс) и даже до 60—90 мкА (некроз коронковой или корневой пульпы). При выраженных морфологических изменениях в периодонте зуб реагирует на силу тока более 200 мкА. Рентгенологически при патологической сгораемости можно определить дентикли в коронковой или корневой пульпе или бессимптомно протекающие периапекальные процессы — периодонтиты (фиброзный, гранулирующий, гранулематозный), кистогранулемы или даже кисты. Отсутствие данных злектродиагности и рентгенографии не позволяет установить степень повреждения пульпы и верхушечного периодонта, что ведет к неточности диагностики, а следовательно, неправильному лечению. Изготовление протезов на зубы с уже имеющимися изменениями в пульпе и периодонте чаще всего ведет к обострению этих процессов.
Особое внимание необходимо уделять определению окклюзионной высоты. Следует помнить, что локализованная форма патологической сгораемости может сопровождаться снижением окклюзионной высоты. Это наблюдается при частичной адентии, особенно если в группе жевательных зубов потеряны антагонисты. В свою очередь уменьшение окклюзионной высоты может вызвать заболевание височио-нижнечелюстного сустава. Даже в отсутствие жалоб больного прн локализованной и генерализованной сгораемости, осложненной снижением окклюзионной высоты, височно-нижнечелюстной сустав подлежит всестороннему исследованию.
Таким образом, при патологической сгораемости особое внимание при обследовании врач должен уделить выявлению всех возможных осложнений при этом заболевании или убедиться в отсутствии таковых. Нужно установить и причины, вызвавшие патологическую стираемость. Необходимо исследовать рентгенологически те леченые зубы, которые врач предполагает использовать как опорные при изготовлении мостовидных протезов.
В основу выбора метода лечения частичных и полных деффектов коронковой части зуба, так же как выбора характера и объема оперативных вмешательств на твердых тканях, должен быть положен анализ комплекса взаимозависимых факторов. К этим факторам мы относим: 1) взаимоотношение дефекта твердых тканей с топографией полости зуба и сохранность пульпы; 2) толщину и наличие дентина в стенках, ограничивающих дефект; 3) топографию дефекта и его отношение к окклюзионным нагрузкам с учетом характера действия жевательных сил на ткани зуба и будущий протез; 4) положение зуба в зубном ряду и его наклон по отношению к вертикальной плоскости; 5) соотношение дефекта с зонами наибольшего поражения кариесом; 6) причину, обусловившую образование дефекта твердых тканей; 7) возможность восстановления полной анатомической формы коронки зуба предполагаемой конструкцией протеза.
Задача оперативной техники — формирование полости, дно которой перпендикулярно длинной оси зуба (определяют направление наклона), а стенки параллельны этой оси и перпендикулярны дну. Если наклон в вестибулярную сторону для верхних жевательных зубов и в оральную для нижних более 10—15°, а толщина стенки незначительна (менее половины расстояния от фиссуры до вестибулярной — оральной поверхности), то правило формирования дна изменяется: оно должно иметь, наклон в противоположную от наклона зуба сторону. Это требование обусловлено тем, что окклюзнонные силы, направленные на пломбу или вкладку под углом и даже вертикально, оказывают смещающее действие и могут способствовать отколу стенки зуба. Следовательно, формирование полости косо в сторону от истонченных стенок, малоустойчивых механическому воздействию сил, предупреждает их откол.
При глубоком кариесе глубина полости усиливает нагрузку на стенку зуба со стороны его наклона, а увеличение размера стенки создает момент отрывающего усилия при попадании пищевого комка на окклюзионную поверхность этой стенки. Другими словами, возникает опасность отлома части коронки зуба. Это требует создания в направлении дна дополнительной полости для распределения сил жевательного давления на более толстые, а следовательно, и более механически прочные участки тканей. В указанных Ситуациях дополнительная полость может быть создана на противоположной (вестибулярной, оральной) стенке по поперечной межбугорковой борозде с переходом на сторону основной полости. Необходимо определить оптимальную форму дополнительной полости, при которой можно достигнуть наибольшего эффекта перераспределения всех компонентов жевательного давления при минимальном оперативном удалении эмали и дентина н наименее выраженной реакции пульпы.
Дополнительную полость следует формировать несколько глубже эмалево-дентинной границы, но при витальных зубах оптимальная форма ее создается путем увеличения ширины по сравнению с глубиной. Дополнительные полости состоят из соединительной и удерживающей части. Соединительная часть отходит от оснований в вестибулооральном направлении и соединяется с удерживающей, которая формируется в медиодистальном направлении параллельно стенкам основной полости. Размеры дополнительной полости зависят от прочности материала, применяемого для лечения данного поражения. При использовании амальгамы полость должна быть шире и глубже, чем при применении вкладок, что говорит в пользу литых вкладок.
Истонченная стенка, особенно ее окклюзионная часть, также требует специальной обработки и защиты от действия окклюзионного давления с целью профилактики частичных отколов. Во избежание частичных отколов истонченные участки стенки необходимо сточить на 1—2 мм, чтобы в дальнейшем прикрыть их пломбировочным (естественно, не хрупким) материалом или металлом вкладки. При глубоком кариесе и полостях I класса по Блэку особого внимания требует определение толщины оставшихся твердых тканей над пульпой зуба. Болезненное зондирование дна полости, неприятные ощущения при давлении тупого инструмента на дно и, наконец, тонкий слой ткани над пульпой, определенный на рентгеновском снимке, обусловливают не только применение лечебных прокладок, но и целенаправленную препаровку кариозной полости. Как и во всех случаях лечения частичных дефектов, необходимо учитывать перераспределение сил жевательного давления на ткани зуба после пломбирования или введения вкладки. Жевательное давление, действующее на пломбу или вкладку строго по оси полости, деформирует пломбировочный материал. Через лечебную прокладку деформация передается на дно полости, являющееся одновременно «крышей» пульпы зуба, н воспринимается ее нервно-рецепторным аппаратом как раздражающий фактор. Механическое раздражение пульпы сопровождается болевыми ощущениями различной интенсивности только в процессе приема пищи я может быть расценено врачом как симптом периодонтита. Хотя перкуссия зуба и рентгенологическая картина не подтверждают этого диагноза, нередко предпринимают необоснованное удаление пульпы.
С целью профилактики такого осложнения, которое со временем может обусловить развитие пульпита, необходима специальная препаровка полости. После удаления размягченного дентина и создания параллельности стенок дополнительно иссекают здоровую эмаль и дентин на уровне 2—1,5 мм ниже эмалево-дентинной границы по всему периметру полости. В результате этого создается уступ шириной 1—1,5 мм, позволяющий снять давление со дна полости и тем самым — побочное действие пломбы или вкладки.
При аналогичных дефектах коронки депулышрованных зубов вместо дополнительной полости используют пульпарную полость и корневые каналы с их толстыми стенками. Канал (или каналы) корня зуба расширяют фиссурным бором, чтобы получить отверстие диаметром 0,5—1,5 мм и глубиной 2—3 мм. В качестве штифтов мы рекомендуем использовать кламмерную проволоку соответствующего диаметра (0,4—0,6 мм). После фиксации штифтов фосфатцементом полости пломбируют. Штифты позволяют перераспределить угловые компоненты жевательного давления на ткани корня и тем самым снять повышенную нагрузку на оставшиеся ткани стенок сформированной полости.
В случае изготовления вкладок штифты отливают вместе с телом вкладки, н они составляют с ней единое целое. Это обусловливает необходимость получения отверстий в канале, параллельных стенкам основной полости.
При дефектах коронки зуба II класса по Блэку, если обнаружено поражение зубов, стоящих в интактном ряду, и эти полости недоступны препарированию, необходимо оперативным путем удалить значительное количество здоровых тканей, создав дополнительную полость на окклюзионной поверхности зуба. Основную полость формируют в очаге поражения. Одновременное поражение двух аппроксимальных поверхностей обусловливает необходимость объединения этих двух основных полостей дополнительной, идущей по центру всей окклюзионной поверхности. Препарирование тканей зуба для создания полости, как и в предыдущих случаях, преследует цель равномерного распределения жевательного давления на стенки полости при окклюзионных контактах.
Наложение пломб при аппроксимально-окклюзионных полостях, особенно двусторонних, может вызвать раскол зуба, так как на оставшиеся ткани (вестибулярные и небные бугры) действуют разнонаправленные силы, а дополнительная полость является как бы насечкой, обусловливающей ослабление тканей. Обычно отлом происходит на уровне прншеечного края осн
< ных полостей, т. е. на участке концентрации сил, которые обусловливают образование трещин, а потом и откол части зуба.
При глубоком кариесе, поражающем одновременно окклюзнонную и аппроксимальную поверхности, применение пломб противопоказано. При использовании вкладки, помимо создания основных и дополнительных полостей, необходимо снятие тканей на 1—2 мм со всей окклюзионной поверхности, которая будет покрыта слоем металла. Разработка новых пломбировочных материалов (композит, эвикрол, консайз), отличающихся повышенной прочностью и адгезией, позволяет применять их для пломбирования таких полостей путем нанесения на всю жевательную поверхность. Использование цементов и амальгам в этих случаях противопоказано из-за хрупкости этих материалов.
При одностороннем кариозном поражении в пределах здоровых тканей зубов основная полость должна быть прямоугольной формы, с параллельными вертикальными стенками. Прншеечная стенка полости может находиться на разных уровнях коронки и должна быть перпендикулярна вертикальным стенкам. В случае применения вкладки защита краев эмали достигается не образованием скоса (фальц), а вкладкой, располагающейся на части аппроксимальной поверхности в виде панцирного илн чешуйчатого покрытия. Оперативная техника создания такого вида скоса заключается в снятии сепарационным односторонним диском слоя эмали по плоскости после формирования основной полости. С аппроксимальной стороны поверхность скоса имеет форму окружности. Нижний участок ее сферы находится на 1— 1,5 мм ниже пришеечного края полости, а верхний — на уровне перехода аппроксимальной поверхности в окклюзионную.
Сопротивление вертикально направленным силам, действующим на вкладку, оказывают основания полости (дно и прншеечная стенка). Наибольшее сопротивление этим силам обеспечивает основание полости, сформированное под прямым углом к оси зуба. Косо направленное дно и прншеечная стенка значительно улучшают устойчивость вкладки, если скошены к центру зуба. Если дно или прншеечная стенка скошена кнаружн, то создается наклонная плоскость, по которой вкладка может сместиться.
Сопротивление горизонтальным силам, действующим на вкладку, оказывают вертикально расположенные стенки основной н дополнительной полостей, причем наибольшее — стенки, сформированные параллельно оси зуба. Косо направленные стенки создают наклонные плоскости, по которым вкладка может выскользнуть из полости и отколоть часть стенки. Горизонтально направленные силы действуют на вкладку в четырех направлениях — вестибулярно, лингвально, медиально н дистально.
Для нейтрализации горизонтально действующих сил, смешаюших вкладку в открытую сторону, необходимо образование дополнительных элементов. Дополнительную полость формируют на окклюзнонной поверхности чаще всего в форме ласточкина хвоста или Т-образной формы с центром по медиодистальной фиссуре. Такая форма полости обусловливает перераспределение углового компонента жевательного давления, направленного в сторону отсутствующей стенки.
При наличии на окклюзнонной поверхности кариозной полости с прочным дентинным основанием можно использовать ее с целью формирования углубления для выступа (захвата) или ввода в зону безопасности ретенционных штифтов. При этом должна быть учтена топография пульпы. Аппроксимальная стенка углубления или штифта, расположенная на стороне основной полости, препятствует смещению вкладки в открытую сторону.
В случае обширного поражения кариозным процессом аппроксимальных й окклюзнонной поверхностей и истонченных оставшихся тканей зуба проводят девитализацию зуба, коронковую часть срезают до уровня кариозного поражения с аппроксимальных сторон, изготавливают культевую вкладку со штифтом, покрывая ее затем коронкой.
В полостях III н IV классов на фронтальных зубах основные полости, как и на боковых зубах, формируют в местах кариозного поражения, дополнительные— только на окклюзнонной поверхности, преимущественно в зоне здоровой эмали и дентине.
Оптимальной формой дополнительной полости, как и на боковых зубах, является такая, которая обеспечивает достаточную устойчивость вкладки при минимальном удалении тканей зуба и сохранении пульпы. Косметические требования при пломбировании фронтальных зубов, а также анатомические и функциональные отличия их обусловливают характерные особенности формирования полостей в этих зубах.
На боковых зубах дополнительные полости перераспределения следует формировать с горизонтально расположенным дном и вертикальными стенками. Вертикальное давление, приходящееся на вкладку, испытывает сопротивление горизонтально расположенного дна, а горизонтальное— вертикально направленных стенок. Таким образом силы основных направлений жевательного давления встречают сопротивление со стороны дна и стенок дополнительной полости под прямым углом. При выборе на окклюзнонной поверхности фронтального зуба места для формирования дополнительной полости необходимо наряду с другими факторами учитывать своеобразие формы окклюзионной поверхности и различное расположение отдельных участков ее по отношению к вертикальной оси зуба.
В горизонтальной плоскости дно полости можно сформировать перпендикулярно длинной оси зуба на режущем крае и в пришеечной части аппроксимальных сторон. Специфика оперативной техники препарирования фронтальных зубов для восстановления вкладками заключается в формировании вертикальных стенок и дна полости с учетом не только перераспределения всех компонентов жевательного давления (ведущим является угловой компонент), но и путей введения вкладки. Различают два пути: вертикальный со стороны режущего края и горизонтальный с оральной стороны кпереди.
В первом случае вертикальные стенки формируют вдоль аппроксимальной поверхности, дополнительные же полости не создают, а используют ретенционные штифты, которые вводят в пришеечную область и режущий край, ориентируясь на зоны безопасности. Эти зоны хорошо определяются на рентгеновском снимке. Углубление для ретенционного штифта создают по режущему краю, сточив его на 2—3 мм, но это выполнимо лишь в тех случаях, когда режущий край имеет достаточный по толщине вестибулооральный размер. Применение одного штифта в основной апроксимальной полости не может обеспечить достаточную устойчивость вкладки. Сила, направленная на вкладку с небной стороны и воздействующая на режущий край, может повернуть штифт. Применение одного мелкого* штифта на режущем крае обеспечивает значительно лучшую устойчивость вкладки.
В средней части зуба, имеющей значительную или среднюю толщину, в связи с тем, что сохранен угол режущего края, формирование основной полости в направлении оси зуба исключается, так как при этом требуется снять угол режущего края, который должен быть сохранен; полость создают под углом к оси зуба. Формирование основной полости под углом к оси зуба обусловливает направление дополнительной полости окклюзионной поверхности также под углом к оси зуба. Такое направление формирования дополнительной полости необходимо и потому, что оно обеспечивает устойчивость вкладки и препятствует ее смещению в сторону отсутствующей вестибулярной стенки. Основную полость в зубах значительной н средней толщины формируют в пределах кариозного поражения.
При поражении вестибулярной стенки, а также режущего края обязательным условием формирования полости является полное удаление слоя эмали, не имеющей подслоя дентина. Сохранение тонкого слоя эмали обязательно ведет к его отлому нз-за перераспределения жевательного давления по всему объему зуба, в дальнейшем к развитию кариозного процесса.
При тонких стенках зубов, т. е. при малых вестибулооральных размерах коронки, применение ретенционных штифтов затруднено, поэтому с оральной стороны формируют дополнительную полость. Она должна быть неглубокой, но значительной по площади на окклюзнонной поверхности зуба. Дополнительная полость должна находиться на середине вертикального размера основной полости. Ретенционные штифты необходимо располагать по краям вертикального размера основной полости.
А. М. Алыпиц (1969) суммировал ошибки и осложнения при формировании полостей н моделировании вкладок (табл. 2).
Наиболее часто применяемым видом протеза коронки зуба являются искусственные коронки. Именно при их использовании чаще всего возникают осложнения: 1) термический ожог пульпы при неправильном методе препарирования или в результате необоснованного чрезмерного снятия тканей; 2) вскрытие полостн зуба; 3) гингивит, возникающий нз-за длинной или широкой коронки, а также нз-за коронки, не воссоздающей экватор; 4) пришеечный кариес, некроз твердых тканей под коронкой; 5) травматический периодонтит; 6) перелом коронок; 7) истирание коронок; 8) расцементировка.
Эти осложнения возникают чаще всего по вине врача изза ряда ошибок, допускаемых при изготовлении искусственной коронки. Следует еще раз подчеркнуть, что если врач фиксировал на цемент некачественно изготовленную техником коронку, то это свидетельствует о неумении оценить качество искусственной коронки. На качестве коронок сказываются точность оперативной техники препарирования зубов, получения слепков и определения центральной окклюзии, а также умение припасовать коронку и фисировать ее на цемент.
Препарированием снимают твердые ткани коронки зуба, придавая культе форму цилиндра или усеченного конуса, диаметр которого и форма по периметру должны соответствовать форме н размерам клинической шейки зуба (рис. 12, 1, 2). Именно этого часто не достигают из-за спешки, невнимательности в работе или болевых ощущений пациента. К этой ошибке приводит и незнание формы клинической
Таблица 2. Недостатки при изготовлении литых вкладок, их причины и методы устранения (по Алыоицу)

Недостатки при моделировании

Недостатки при цементировании

Недостатки при окончательной отделке вкладки

Рис. 12. Контуры клинической шейки зуба (1) и форма коронок зубов после препарирования (2), определяющие качественные показатели.
искусственной коронки.
шейки зуба: в зависимости от принадлежности зуба она имеет круглую, овальную или округлую форму. Если культя зуба этой формы не имеет, то на отдельных участках коронка будет неплотно охватывать шейку зуба. Чтобы правильно провести препарирование, необходимо на вестибулярной» оральной и боковых поверхностях тщательно обработать места перехода одной поверхности в другую, создать закругленную форму. Исходя из формы клинической шейки зуба, необходимо использовать следующий критерий оценки качества искусственной коронки: если в плане пришеечный край не округлый или овальный, а имеет углы, то такая коронка не соответствует клиническим требованиям.
С целью предупреждения осложнений, возникающих при неправильном изготовлении коронок, предлагаем ряд клинических тестов, которые позволяют определить как длину коронки, так и точность степени охвата его шейки зуба.
При припасовке коронки, надев ее на культю зуба, медленно, без усилий, продвигают к десневому краю до тех пор, пока между десневым краем и краем коронки не останется расстояние 1 —0,3 мм. В таком положении оценивают соответствие размера края коронки уровню десневого края. Могут быть определены следующие варианты: 1) рельеф точно соответствует рельефу десневого края, а окклюзионная поверхность (режущий край) несколько выступает по отношению к соседним зубам; 2) рельеф края коронки иа одних участках приближен к десне, на других — отступает больше чем на 1 мм. В этой ситуации окклюзионная поверхность может выступать над уровнем соседних зубов и завышать окклюзию. Зоны края коронки, располагающиеся ближе всего к десне, необходимо укоротить и вновь проверить соответствие края и окклюэнонные контакты.
Если коронка не завышает окклюзию, а на отдельных участках не доходит до десны, то ее необходимо перештамповать. Удлинение коронки ударами молотка допустимо, если размер удлинения не превышает 0,1—0,2 мм.
Продвинув коронку в зубную бороздку, проверяют окклюзионные контакты: 1) если они не нарушены, а десневой край не побелел, то считают коронку правильно изготовленной; 2) если коронка завышает окклюзию, то ее необходимо укоротить или переделать по вновь снятому слепку; 3) если рельеф края коронки соответствует рельефу края десны, а коронка хорошо восстанавливает окклюзионные контакты. Длинная коронка, как и широкая, вызывает травму круговой связи зуба или десневого края.
При этом, кроме болевых ощущений, отмечается резкое побеление вследствие сдавления сосудов. Если коронка длинная, то после ее снятия обязательно возникает незначительное кровотечение. При широкой коронке после ее снятия в участке, где она широка, на десне появляется линия покраснения, так как после ишемии от сдавления сосудов наступает их резкая дилатация (расширение). Точность охвата краем коронки шейки зуба можно проверить, зафиксировав ее на воск или, что еще лучше, на эластичный сделочный материал (сгомальгин, тиодент, эластик). Если коронка плотно охватывает шейку зуба, то слой материала в области края будет тонким, если же она широка, то слой массы по толщине будет таким, насколько коронка шире шейки зуба. Такая методика позволяет предупредить развитие осложнений после фиксации некачественно выполненной техником коронки.
При недостаточном сошлифовывании твердых тканей с жевательной (окклюзнонной) поверхности и режущего края искусственная коронка повышает окклюзию и за счет концентрации давления на этом зубе в различные фазы движения нижней челюсти вызывает травматический периодонтит. Во избежание подобного осложнения со всей окклюзнонной поверхности снимают слой, равный толщине металла или металла и облицовочного (пластмасса, фарфор) материала. Обязательное требование — сохранение этого расстояния между антагонистами при всех движениях нижней челюсти.
При припасовке коронки также необходимо проверить при всех движениях челюсти, не концентрируются ли окклюзионные контакты.
При изготовлении коронок на группе жевательных зубов одновременно правой и левой стороны может быть допущена другая крайность — чрезмерное стачивание окклюзнонной поверхности, в результате чего снижается окклюзиоиная высота. Это может произойти, например, при изготовлении мостовидных протезов с опорными коронками на 7 4 I 4 7, 7 3|37 зубы одиночных коронок на всю группу жевательных зубов и объясняется тем, что второе их назначение — удерживать окклюзионную высоту.
Для предупреждения данной ошибки мы предлагаем следующую методику. После обработки вестибулярной, оральной и боковых (аппроксимальных) сторон фиксируют окклюзионную высоту, используя гипсовые блоки — густозамешенный гипс вводят в промежуток между зубами и просят больного сомкнуть зубные ряды, контролируя правильность их смыкания в центральной окклюзии. По отверждении гипса блоки выводят изо рта и приступают к стачиванию окклюзионной поверхности сначала премоляров, а затем моляров. Для контроля создаваемого промежутка гипсовые блоки вводят в рот.
При применении обезболивания, исключающего болевое восприятие, возможно вскрытие полости зуба. Для предупреждения этого осложнения необходимо четко руководствоваться зонами безопасности.
Одним из видов осложнений является ранение слизистой оболочки десны, щеки, органов дна полости рта, языка. Для предупреждения этих осложнений, чаще возникающих при использовании сепарационных дисков, следует применять защитную каретку, фиксируемую на прямом наконечнике. Наиболее эффективным средством, предупреждающим заклинивание диска между зубами, является изменение методики сепарации: используют диск, у которого абразивный материал нанесен только на торцовую часть, и располагают его не между зубами, а на окклюзионной поверхности на линии клинической шейки (рис. 13). Режущая торцовая часть толще металлической основы диска, что и предупреждает его заклинивание. Другой вариант методики препарирования, находящий все большее распространение, — это использование углового наконечника и фасонных головок без применения дисков (рис. 14).
К врачебным ошибкам следует отнести и получение частичных слепков даже при изготовлении одиночной коронки. При таком подходе невозможно создать высококачественную коронку, так как гипсовые модели невозможно сложить и фиксировать в окклюдаторе точно в положении центральной окклюзии. Эти же недостатки свойственны и методу получения слепков «блоком». Поэтому окклюзионная поверхность воспроизводится неточно (или вообще не воссоздается моделировкой), что снижает функциональные возможности зубочелюстной системы и ведет к травматическому периодонтиту.
Применение штампованных коронок при восстановлении анатомической формы зубов, укороченной в результате патологической стираемости, как правило, со временем ведет к развитию маргинального периодонтита. Одновременно происходит истирание окклюзионной поверхности искусственных коронок. Эти осложнения объясняются тем, что толстый слой цемента непрочен, под влиянием жевательного давления в нем появляются трещины и он крошится. Коронка при этом проминается, оседает, ее край
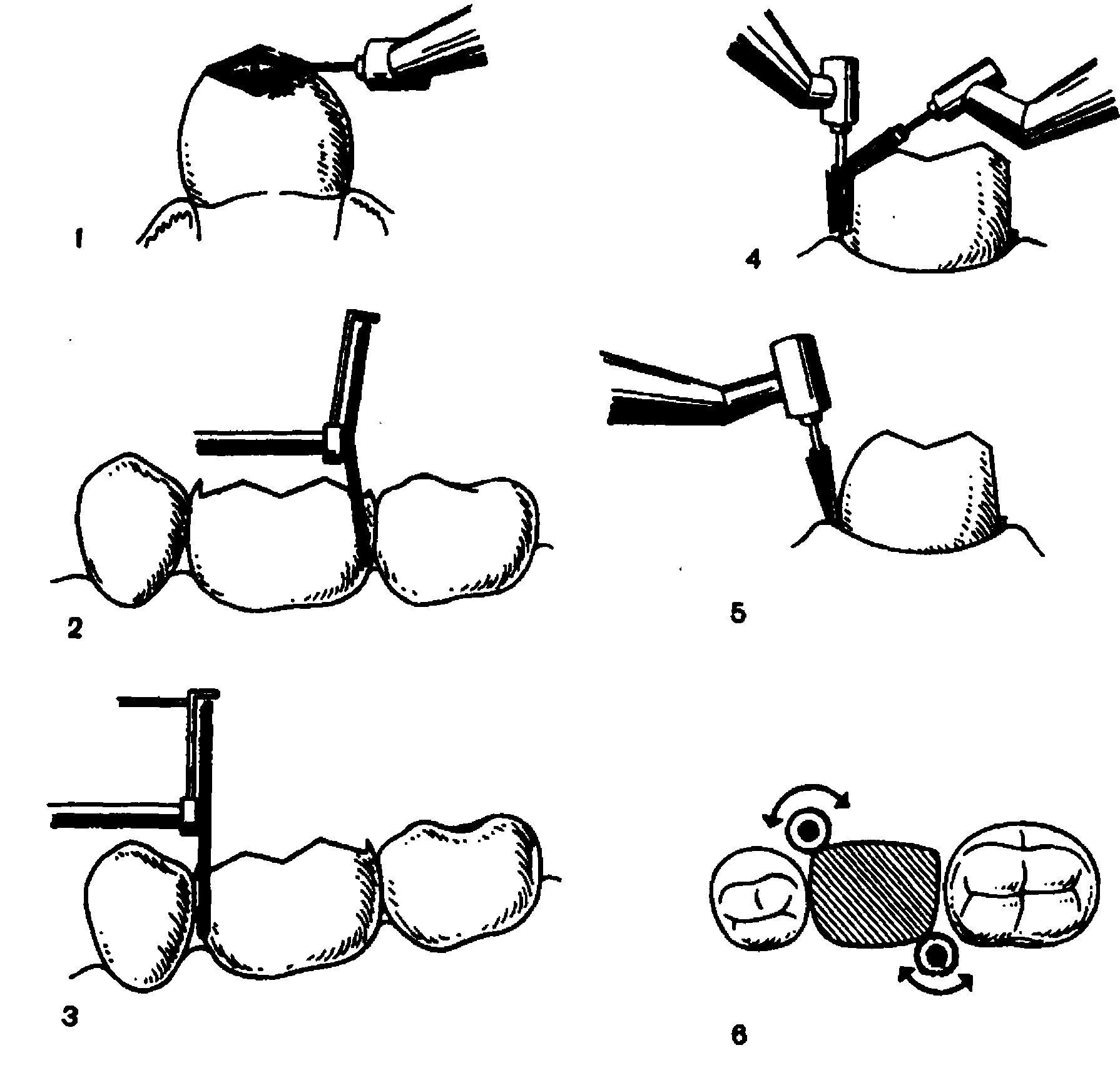
Рис. 13. Положение диска и фасонных головок при правильной препаровке апроксимальных поверхностей. 1 —6 — моменты препаровки.
глубоко входит в десневой карман, что вызывает резкое воспаление. Штампованные короики можно применять при патологической сгораемости лишь в начальной стадии* При необходимости восстановить размер короиковой части более чем иа 1,5 мм показано применение коронок с литой окклюзионной поверхностью, цельнолитых (с облицовкой и без нее), допустимо применять штампованные коронки с облицовкой. При значительной убыли твердых тканей показана депульпация и применение штифтовых конструкций.
Наши клинические наблюдения и изучение свойств пластмассы акриловой группы позволяют прийти к выводу о том, что следует ограничить применение в клинике, особенно у подростков, пластмассовых коронок, штампованных коронок с облицовками, пластмассовых штифтовых зубов, т. к. эти конструкции вызывают значительное число осложнений (гингивит, эрозия твердых тканей зуба, частые расцемен-
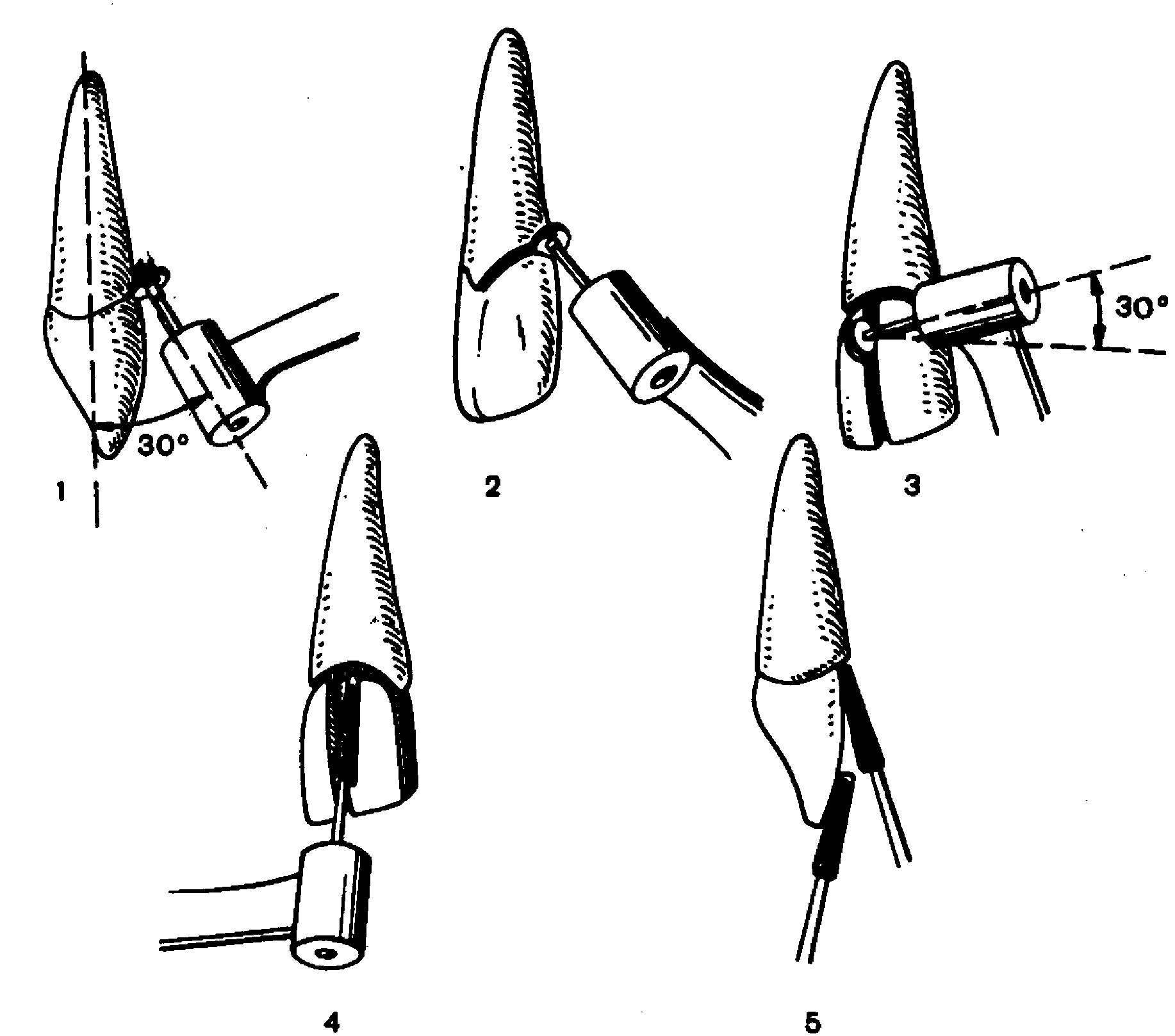
Рис. 14. Дозированная методика препарирования коронок зубов под.
искусственные коронки. 1—5 — моменты препаровки.
тировки). Это ие ошибки, а осложнения от применения материала: пластмасса акриловой группы набухает в среде полости рта (гингивит развивается даже в тех случаях, когда край коронки в день ее фиксации доведен лишь до десневого края), микробопроницаема из-за микропористости (гибель твердых тканей, частые расцементировки, неприятный запах изо рта); нестойка к истиранию.
В качестве иллюстрации приводим наблюдение К. А. Каламкарова (1981):.
Больная 3., 34 лет, обратилась в клинику 25.10.77 г. с жалобой на боли и кровоточивость десны в области верхних передних зубов, покрытых штампованными стальными коронками с пластмассовой облицовкой. Коронки изготовлены и укреплены 2 года назад в районной поликлинике. В первые 8—10 мес больная ие испытывала болей и других неприятных ощущений.
При осмотре: зубная формула
, прикус орто-.
гнатический. Высота прикуса ие снижена, патологической стираемости твердых тканей зубов и признаков пародонтоза ие наблюдается. В области.
2 1 11 2 зубов имеются стальные коронки, облицованные пластмассой Последняя посинела и частично стерта. Местами просвечивает металлический каркас десны. Слизистая оболочка десны в области этих зубов гиперемирована, отечна, гипертрофирована и налегает на коронки, покрывая /
нх длины, при легком соприкосновении резко болезненна и кровоточит. Края коронок подходят под десну на 1,5—2 мм н больше, с одной стороны — на 0,5—1 мм. После снятия коронок в области всех верхних резцов на слизистой оболочке десны обнаружены декубитальные язвы. Проведено терапевтическое лечение слизистой оболочки десны, изготовлены фарфоровые коронки. Больная жалоб не предъявляет. Прн осмотре зубов н слизистой оболочки десны через 1
/
. года отклонений от нормы не отмечено.
Приводя этот случай, считаем необходимым еще раз обратить внимание на то, что гингивит может развиться по многим причинам. В практике все чаще наблюдаются случаи, когда развитие гингивита, легко устанавливаемого клинически при наличии искусственных коронок, этиологически и патогенетически связывают с ними и методом лечения считают снятие этих коронок, хотя довольно часто гингивит диагностируют у лиц, не имеющих протезов. Это свидетельствует о необходимости определения этиологического момента при дифференциальной диагностике (следует учитывать анамнез, сопоставить срок фиксации коронок и развития гингивита, тщательно обследовать маргинальный пародонт зубов, не покрытых коронками, оценить гигиенический индекс и т. д.).
Отмечаются случаи, когда и больные связывают развитие воспаления с фиксацией искусственных коронок. Четкость обследования, медикаментозная терапия и выжидательная тактика вполне оправданы, но в течение весьма ограниченного срока (7—10 дней). Естественно, что такая тактика правильна в тех случаях, когда гингивит развивается по истечении определенного времени (не менее 1—2 нед), когда искусственная коронка по параметрам клинической оценки соответствует всем предъявляемым к ней (ним) требованиям, а в случае использования спаянных коронок припой не доходит (не доходил) до слизистой оболочки в межзубной области.
Естественно, широкие коронки, коронки, не имеющие выраженного экватора и контактных пунктов, а также штампованные коронки с продавленной окклюзнонной поверхностью (до лечения у обследуемого наблюдалась патологическая стираемость) необходимо снять.